IV. Therapeutische Ansätze in der Arbeit mit dementiell erkrankten alten
Menschen
Im nun folgenden Kapitel sollen ausgewählte therapeutische Ansätze in der Arbeit mit dementiell erkrankten alten
Menschen dargestellt und vor dem Hintergrund der entwickelten Prinzipien kritisch betrachtet werden. Es wird hierbei
der Begriff der Therapie gegenüber dem der Behandlung bevorzugt: letzterer drückt m.E. in negativer Weise eine
Verobjektivierung des zu Behandelnden aus. Therapie kann sowohl als kausale Heilung, aber auch in einem weiten
Verständnis in seiner ursprünglichen, aus dem Griechischen entlehnten Bedeutung, die beistehen, helfen
und auch dienen meint, verstanden werden .
Grundsätzlich zu unterscheiden sind nichtmedikamentöse Ansätze verschiedenster Provenienz und medikamentöse
Ansätze. Letztere können eine kausale Therapie anstreben oder sich aber auf eine Symptomlinderung oder -beseitigung
beziehen. Aus der Darstellung dementieller Syndrome geht bereits hervor, daß das zu wählende therapeutische
Vorgehen abhängig von der jeweils zugrundeliegenden Erkrankung ist bzw. davon bestimmt werden sollte.
1. Medikamentöse Therapie
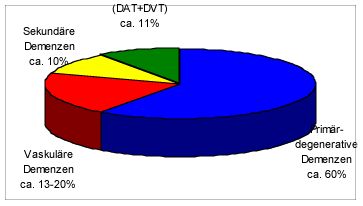
Viele sekundäre Demenzen sind einer medizinisch-pharmakologischen Therapie zugänglich und zumindest teilweise
reversibel (vgl. Kap. II.3.6), wenn eine rechtzeitige und genaue Differentialdiagnose frühzeitige medizinische
(internistische oder neurologische) Maßnahmen ermöglicht.
Der größte Teil dementieller Erkrankungen ist allerdings nach heutigem Wissensstand nicht bzw. nur sehr
eingeschränkt medizinisch kausal zu therapieren. Neben medizinisch nicht oder aufgrund einer zu späten Diagnose
nicht mehr beeinflußbaren sekundären Demenzen sind dazu vor allem die sogenannten degenerativen Demenzen (als
die größte Untergruppe der primären Demenzen) zu zählen. Bei ihnen ist die Pathogenese (noch) nicht bekannt oder
aber trotz des Wissens um die Entstehung nicht medizinisch beeinflußbar . Es gibt zwar eine Reihe von Substanzen,
bei denen eine hirnleistungsfördernde Wirkung vermutet wird (z.B. Nootropika); allerdings zeigen sich positive
Effekte am ehesten in leichten Stadien, und es läßt sich z.B. bei der Demenz vom Alzheimer-Typ bestenfalls - so
Bruder - eine Verschiebung der nach unten gerichteten Verlaufskurve der Hirnleistungsfähigkeit um etwa ein
Jahr erreichen . Auch Mielke und Kessler konstatieren bezüglich der Demenz vom Alzheimer-Typ: Obwohl
erhebliche Fortschritte im Verständnis der Pathogenese der AD gemacht wurden, gibt es bis heute keine kausale
Behandlung mit dauerhaftem Erfolg im Sinne einer anhaltenden Besserung kognitiver Defizite. Das heißt man ist weit
von einer medikamentösen Behandlung entfernt, die den Krankheitsprozeß (...) aufhalten könnte. Auch eine Therapie,
die in die Pathogenese der Erkrankung eingreift, ist selbst hypothetisch nicht in Sicht, da die
Entstehungsmechanismen der AD noch nicht soweit aufgeklärt sind . Die medizinische Therapie der
Multi-Infarkt-Demenz (die zweithäufigste Demenz) ist ebenfalls begrenzt. Die M.I.D. ist bislang lediglich partiell
kausal therapierbar: ihre Progressionsrate kann z.B. bei optimaler Einstellung des Blutdrucks und Blutzuckers und
anderen Risikofaktoren verlangsamt, und die kognitiven Fähigkeiten können verbessert werden .
Die Bedeutung medizinisch-pharmakologischer Strategien liegt bei diesen dementiellen Erkrankungen vor allem in der
Therapie begleitender behandelbarer Erkrankungen, die den dementiellen Prozeß überlagern und verschlechtern
können, und in der Therapie psychischer Symptome. Inwiefern letzteres bei Betrachtung der damit in der Regel
verbundenen, oft nicht unbeträchtlichen Nebenwirkungen und vor dem Hintergrund eines umfassenden Verständnisses von
Demenz (wie in Kap. II.3.7 skizziert) sinnvoll ist, mag hier dahingestellt bleiben und muß in jedem Fall individuell
abgewogen werden.
Bruder weist allerdings darauf hin, daß trotz der nüchternen Feststellungen bezüglich einer kausalen oder den
Krankheitsprozeß entscheidend beeinflussenden Therapie bei jedem Älteren mit einem nicht auszuräumenden
Verdacht einer beginnenden Demenz, insbesondere bei noch leichterer Ausprägung, ein medikamentöser
Behandlungsversuch erwogen werden [sollte] . Eine (zeitweise) medikamentöse Therapie ist seiner Meinung nach
beispielsweise durch zumindest potentielle Placebo-Effekte auf die Leistungsfähigkeit zu rechtfertigen. Außerdem
ist nicht zu unterschätzen, daß selbstfinanzierte Nootropika zu einer Haltung der Aufmerksamkeit und des
fürsorglichen Umgangs mit der eigenen Person beitragen können, aus der im Sinne von autosuggestiven Kräften
möglicherweise positive Einflüsse auf Stimmung und geistige Frische ausgehen .
2. Nichtmedikamentöse Therapie
Bei dem Großteil dementieller Erkrankungen spielen, den begrenzten medizinischen Möglichkeiten entsprechend,
insbesondere nichtmedikamentöse Therapien eine wichtige Rolle. In den vergangenen Jahren ist eine immer weitere
Ausdifferenzierung diesbezüglicher therapeutischer Ansätze zu verzeichnen. Neben speziellen Interventionen
gewinnen allmählich auch allgemeine psychotherapeutische Verfahren an Bedeutung. Obwohl die von den verschiedenen
Therapieverfahren geforderten Fähigkeiten des Klienten (wie z.B. eine ausreichende Ich-Stärke, Motivation,
Fähigkeit zur Introspektion, Lernfähigkeit,...) beim dementiell Erkrankten nicht oder nur eingeschränkt vorhanden
sind bzw. immer mehr verlorengehen, beschäftigen sich doch zumindest einige Therapeuten zunehmend auch mit der
Gruppe dementiell erkrankter alter Menschen. Hierbei spielen vor allem psychodynamische Therapien,
Verhaltenstherapien und systemische Ansätze eine wichtige Rolle. Daneben findet auch der kunst- und
musiktherapeutische Umgang mit dieser Zielgruppe immer mehr Interesse . Als spezielle therapeutische Ansätze
für Menschen mit einer dementiellen Erkrankung oder auch für Verwirrte etc. (die Zielgruppendefinitionen
differieren diesbezüglich) sind neben eher pflegerischen Konzepten (wie z.B. dem Dortmunder Modell von
Göschel) vor allem kognitive Trainings und Gedächtnistrainings verschiedener Art, Selbst-Erhaltungs-Therapie,
Validation, Reminiszenztherapie, Milieu-therapie, Realitätsorientierungstraining und Resolution Therapy als
die bekanntesten zu nennen .
2. 1 Begründung der Auswahl
Im folgenden möchte ich mich aufgrund des begrenzten Rahmens dieser Arbeit auf die Darstellung zweier Ansätze
beschränken. Darstellen möchte ich zum einen die Validation und zum anderen die Milieutherapie; letztere schließt
zudem eine Erläuterung des Realitätsorientierungstrainings, das sich als spezifische Form der Milieutherapie
verstehen läßt, mit ein. Diese Ansätze erscheinen mir aus verschiedenen Gründen darstellungswürdig.
So ist laut Müller nach Literaturanfragen in den USA und in Deutschland die Validation eines der prominentesten
Verfahren . In Deutschland zeigt sich insbesondere im Pflegebereich ein steigendes Interesse an diesem Ansatz, was
sich in einer zunehmenden Anwendungsverbreitung und einem entsprechendem Zulauf zu Fortbildungen und Vorträgen
äußert. Die Validation erscheint dabei vor allem aufgrund seines eigenwilligen, nicht unumstrittenen
Verständnisses von Verwirrtheit bemerkenswert. Zudem stellt die Validation einen individuumsbezogenen, eher
psychotherapeutischen Ansatz dar. Damit wird dem Vorwurf von Cotrell und Schulz begegnet, nichtmedikamentöse
Ansätze bezögen sich meist lediglich auf sogenanntes Problemverhalten: Interventions should be assessed not only
for their efficacy in altering problem behaviors but also for their potential impact on the recipients quality of
life .
Die Milieutherapie stellt demgegenüber einen umfassenden, umweltbezogenen Ansatz dar. Erfahrungsberichte aus
Modelleinrichtungen/-stationen beschreiben meist als Grundlage nicht isolierte Interventionen, sondern ein
milieutherapeutisches Gesamtkonzept. Besonders die spezifische Akzentuierung der Milieutherapie in Form des
Realitätsorientierungstrainings gilt als der klassische Ansatz in der Arbeit mit dementiell erkrankten Menschen
schlechthin. Seine Entwicklung - so Müller - stellte in einer Zeit der Kustodialversorgung eine bahnbrechende
Innovation dar . Das Realitätsorientierungstraining gab den Anstoß für die Beschäftigung mit einer bis dato
vernachlässigten Gruppe. Insbesondere für diesen Ansatz läßt sich bis heute eine große Verbreitung in der Praxis
konstatieren. Ebenso wie die Validation ist auch das Realitätsorientierungstraining dabei nicht unumstritten.
2. 2 Validation
Die Validation ist ein individuums- und biographiebezogen arbeitender therapeutischer Ansatz, dem ein zunehmend
großes Interesse entgegengebracht wird. Validation wurde von der US-amerikanischen Sozialarbeiterin Naomi Feil Ende
der 60er/Anfang der 70er Jahre aus ihrer praktischen Tätigkeit in einem Altenheim heraus entwickelt. Ich lernte
die Methode der Validation von den Menschen, mit denen ich arbeitete . Ausschlaggebend war das von ihr
festgestellte Fehlschlagen von Ansätzen wie der Realitätsorientierung und Remotivation bei verwirrten alten
Menschen . The residents did not respond to reality
orientation, remotivation or insight-oriented group therapy; instead they would withdraw, vegetate and become
increasingly hostile when confronted with present reality .
Ihr Ansatz der Validation (zunächst als Fantasy Therapy bezeichnet) betont das Einlassen auf phantasievolle
und nicht vom logischen Denken geleitete Gefühlsinhalte der verwirrten alten Menschen . Kommunikation und Verstehen
sind zentrale Bestandteile der Validation. Validation
therapy emphasizes communication with confused elderly people in whatever reality they are in, even though this may
not correspond with our here and now reality . Jemanden zu validieren bedeutet, an seinen
Gefühlen teilzunehmen, sie anzuerkennen und als wahr zu bestätigen. Grundlegend ist dabei die Annahme der
Einzigartigkeit, Individualität und Würde des verwirrten alten Menschen.
Validation ist dabei nicht nur als ein pragmatischer aus der praktischen Arbeit entstandener Handlungsansatz zu
verstehen, sondern wird von Feil auch theoretisch untermauert. Validation setzt sich aus allen drei Elementen
zusammen: Leitbild - Grundhaltung - Techniken. Eines allein, ohne die beiden anderen, ist nicht Validation. Erst die
Kombination aus allen drei macht die Validation von anderen Methoden unterscheidbar (...) . Der Validation liegen
vor allem Prinzipien, Haltungen und Techniken aus verschiedenen psychologischen Schulen zugrunde, insbesondere
aus der psychoanalytischen und humanistischen Psychologie, wie die folgende Übersicht verdeutlicht .
A) Akzeptieren Sie Ihren Patienten, ohne ihn zu beurteilen (Carl Rogers).
B) Der Therapeut kann weder
Einsicht verschaffen noch das Verhalten ändern, wenn der Patient nicht bereit ist, sich zu ändern
oder nicht die kognitive Fähigkeit zur Einsicht besitzt (Sigmund Freud).
C) Verstehen Sie Ihren Patienten
als einzigartiges Individuum (Abraham Maslow).
D) Gefühle, die ausgedrückt und dann von einem vertrauten
Zuhörer bestätigt und validiert wurden, werden schwächer, ignorierte oder geleugnete Gefühle stärker. Aus einer
nicht beachteten Katze wird ein Tiger (C.G. Jung).
E) Jedes Lebensstadium hat seine spezifische Aufgabe,
die wir zu einem bestimmten Zeitpunkt unseres Lebens lösen müssen. Wir müssen danach streben, diese Aufgabe zu
erfüllen und dann zur nächsten schreiten (Erik Erikson).
F) Eine übergangene Aufgabe meldet sich in
einen späteren Stadium wieder (Erik Erikson).
G) Die Menschen streben nach Gleichgewicht (Homöostase)
(S. Zuckerman).
H) Wenn das Kurzzeitgedächtnis versagt, stellen sehr alte Menschen durch frühe
Erinnerungen das Gleichgewicht wieder her. Versagt der Gesichtssinn, sehen sie mit dem inneren Auge; versagt der
Gehörsinn, so hören sie Klänge aus der Vergangenheit (Wilder Penfield).
I) Frühe, gefestigte
Erinnerungen überleben bis ins hohe Alter (F.G. Schettler und G.S. Boyd).
J) Das Gehirn ist nicht der
einzige Verhaltensregulator im hohen Alter. Verhalten beruht auf einer Kombination von körperlichen, sozialen und
intrapsychischen Veränderungen, die im Laufe des Lebens stattfinden (Adrian Verwoerdt).
K) Autopsien
haben ergeben, daß sehr viele Menschen trotz ernster Beeinträchtigungen des Gehirns relativ orientiert bleiben
(Charles Wells).
L) Es gibt immer einen Grund für das Verhalten von desorientierten, sehr alten Menschen
(N. Feil).
M) Jeder Menschen ist wertvoll - wie desorientiert er auch sein mag (N. Feil).
Auch in Deutschland entsteht zunehmendes Interesse an diesem therapeutischen Konzept. Eine große Rolle spielt
hier allerdings auch die Diplom-Pädagogin Nicole Richard mit ihrem leicht differierenden Ansatz des Integrativen
Validierenden Arbeitens .
Der folgenden Darstellung liegen vor allem Feils Ausführungen in ihrem Buch Validation. Ein neuer Weg zum
Verständnis alter Menschen zugrunde .
2. 2. 1 Theoretische Grundlagen der Validation
Feil bezieht sich in ihrem Ansatz auf Eriksons Modell des menschlichen Lebenszyklus. Erikson postuliert in seinem
Modell acht zentrale universell vorprogrammierte Entwicklungsaufgaben oder Krisen, die das Individuum im Laufe
seines Lebens zu durchlaufen hat. Diese Krisen sind notwendige Wendepunkte in der subjektiven Entwicklung. Jedes
Lebensalter hat seine spezifische Aufgabe. Die erfolgreiche Bewältigung der vorherigen Lebensaufgabe ist zwar keine
notwendige Voraussetzung, um auf die nächsthöhere Stufe zu gelangen; sie erhöht aber die Wahrscheinlichkeit des
erfolgreichen Durchlaufens der späteren Stufe, d.h. ob bzw. wie die gerade anstehende Aufgabe bewältigt wird,
hängt davon ab, wie bisherige Aufgaben gelöst worden sind.
Für das höhere Alter postuliert Erikson das Stadium der Integrität versus Verzweiflung. Hier stellt sich
dem alten Menschen die Aufgabe, sein Leben zu resümieren und herauszufinden, wer man war und wo man steht.
Ich-Integrität wird erreicht, wenn das eigene Leben akzeptiert werden kann. Ich mag mich selbst. Trotz meiner
unerfüllten Träume, meiner Fehler, meiner Verluste bin ich glücklich, geboren worden zu sein. Ich respektiere
mich; ich habe Integrität; ich kann Kompromisse eingehen. Ich kann akzeptieren, was ich bin, was ich war und nicht
war . Wenn eine solche Resümierung des eigenen Lebens nicht gelingt, weil frühere Aufgaben nicht (ganz)
gelöst wurden, entsteht Verzweiflung. Gefühle, die ein Leben lang erfolgreich unterdrückt waren, werden in
ihrem Verließ stärker. Mit einer Last, die unerträglich wird, gehen wir ins hohe Alter .
An dieser Stelle fügt Feil ein neuntes Stadium hinzu. Sie verweist darauf, daß diese Stufe erst jetzt im Zuge
der gestiegenen und noch steigenden Lebenserwartung der Menschen beobachtbar wird. Die alten Menschen, die bis ins
hohe Alter unbewältigte Konflikte mit sich tragen, betreten ein letztes Stadium Verarbeiten versus Vegetieren
- dies sind die verwirrten und desorientierten, hochaltrigen Menschen. Diese sehr alten Menschen haben
mir allmählich gezeigt, daß man im hohen Alter noch eine andere Aufgabe erfüllen muß . In diesem Stadium
kehren die hochaltrigen Menschen, die keine Integrität erreicht haben und mit ihren ungelösten Konflikten festsitzen,
in die Vergangenheit zurück, um diese zu lösen. Sie bereiten ihre letzte Reise vor. Sie mustern die schmutzige
Wäsche aus, die sich im Lagerhaus der Vergangenheit angesammelt hat . Dies ist kein bewußter Rückzug in die
Vergangenheit wie im Stadium der Integrität versus Verzweiflung, sondern wird als das menschliche Bedürfnis
beschrieben, in Frieden zu sterben. Nach Feil haben wir in der Altersverwirrtheit von Menschen jemanden in der
letzten Phase seines Lebens vor uns, der auf einzigartige, ganz persönliche Weise Frieden machen will .
Der Rückzug aus der gegenwärtigen Realität in die innere Welt und Vergangenheit wird - so Feil - unterstützt
durch körperliche, aber auch soziale Verluste, die oft mit dem hohen Alter einhergehen. So verstärken sensorische
Beeinträchtigungen diesen Rückzug. Wenn die Außenwelt gedämpfter wahrgenommen wird oder trüber erscheint, kann
dies dazu führen, mit dem inneren Ohr zu hören oder mit dem inneren Auge [zu] sehen . Das Gehirn
kann durch kleine Schlaganfälle oder anderweitig geschädigt werden, was sich negativ auf das Kurzzeitgedächtnis
oder das Denkvermögen auswirken und so ebenfalls den Rückzug begünstigen kann. Auch mögliche soziale Verluste im
hohen Alter, die alte Menschen der sozialen Anregung und Stimulation berauben, können dazu beitragen: der Tod von
nahestehenden Bezugspersonen, Isolation und Einsamkeit, Rollenverluste, Identitätsverlust, Verlust der eigenen
Wohnung durch Institutionalisierung etc. Die Außenwelt verschwimmt. Was draußen passiert, ist nicht mehr von
Bedeutung. Es gibt niemanden mehr, der sich um einen kümmert, niemanden, den man liebt; es gibt nichts zu tun
.
Der Rückzug der verwirrten alten Menschen aus der gegenwärtigen Realität hat nach Feil demnach wichtige
Funktionen der Verarbeitung und des Überlebens. Er dient der Bearbei-tung unbewältigter Konflikte aus früheren
Lebensphasen. Zudem wird der verlustreichen gegenwärtigen Realität dadurch entgangen. Diese kann anders nicht
gemeistert werden, da es den Betroffenen an einem flexiblen Verhaltensrepertoire fehlt. Da die Realität keine
Befriedigung der Bedürfnisse (z.B. danach, sich sicher und geliebt zu fühlen oder gebraucht zu werden und produktiv
zu sein) (mehr) bietet, stimulieren sich die desorientierten alten Menschen durch ihre erhalten gebliebenen
Erinnerungen selbst: sie wiederbeleben Bilder, Klänge, Gerüche, Emotionen aus ihrer Vergangenheit. Mit der
Weisheit menschlicher Erfahrung und Intuition kehren sie in die Vergangenheit zurück, um aufzuräumen und ihre
Grundbedürfnisse nach Liebe und Identität zu befriedigen .
Das letzte Stadium des Verarbeitens versus Vegetierens unterteilt Feil weiter in vier Unterstadien der
Desorientierung bzw. Phasen der Aufarbeitung . Diese werden bestimmt durch psychologische als auch
physische Charakteristika. Jedes Stadium entspricht einem weiteren Rückzug aus der Realität (...) . Feil
weist darauf hin, sich nicht zu sehr auf diese Kategorien zu fixieren: (...) manche Personen bewegen sich
innerhalb fünf Minuten von einem Stadium zum nächsten, im allgemeinen befinden sie sich aber die meiste Zeit in ein
und demselben .
Als grundsätzlich für das Verständnis der desorientierten, alten Menschen erachtet sie dabei das
Verstehen ihrer Symbole. Um alte Menschen in diesen vier Stadien zu verstehen, müssen wir ihre Symbole verstehen
. Objekte und Personen der Gegenwart werden - so Feil - von den alten Menschen gebraucht, um frühere Empfindungen
auszudrücken. Sie sind dabei Symbole für Dinge oder Menschen, die in der Vergangenheit real existierten; so wird
z.B. die lang unterdrückte Wut den Eltern gegenüber auf andere Personen der Gegenwart projiziert und so
artikuliert. Beeinträchtigte kognitive Fähigkeiten und sensorische Einschränkungen begünstigen diesen Vorgang.
Feils Äußerungen läßt sich entnehmen, daß es neben typischen persönlichen Symbolen auch universelle Symbole
gibt. Diese universellen Symbole werden ohne Unterschied von Rasse, Religion, Kultur oder Geschlecht verwendet
. So soll beispielsweise Nahrung Liebe oder Mutter symbolisieren.
Im ersten Stadium der - wie Feil formuliert - mangelhaften Orientierung herrscht eine unglückliche
Orientierung an der Realität vor. Die betroffenen Personen halten an gesellschaftlich vorgeschriebenen Rollen,
Regeln und sozialen Verpflichtungen fest - (...) mit einer Ausnahme. Sie haben das Bedürfnis, alte Konflikte in
verkleideter Form zu äußern, indem sie Personen der Gegenwart als Symbole für Personen der Vergangenheit verwenden
. Gefühle werden in diesem Stadium geleugnet und unter Kontrolle gehalten. Die Betroffenen projizieren ihre
tiefliegenden Ängste auf andere, um ihr Gleichgewicht aufrechtzuerhalten . Wichtig für sie sind Sprache,
Verstand und Rationalität. Sie zeichnen sich durch eine klare Kommunikation, den Gebrauch korrekter Worte und
vollständiger Sätze und durch das Bewußtsein zu Zeit, Ort und Personen der Gegenwart aus. Menschen in diesem
Stadium erschrecken über gelegentliche Ausfälle des Gedächtnisses, fühlen sich durch die eigene Desorientierung
bedroht und sind darüber beschämt. Mit Humor oder Konfabulationen wird versucht, Verluste zu überdecken. Ein
starkes Streben nach Kontrolle aus Angst vor einem Kontrollverlust zeigt sich auch daran, daß es zu Wut über andere
kommt, die sich nicht unter Kontrolle haben, auch am Wunsch, alle Dinge an ihrem Platz zu wissen und am Sammeln und
Horten. Körperkontakt, Berührungen und Nähe werden vermieden und zurückgewiesen. Körperlich drückt sich
diese psychische Situation aus durch einen klaren und zielgerichteten Blick, eine steife Haltung und präzise
und gezielte Bewegungen. Oft wird nach Stock, Tasche oder Mantel gegriffen.
Das zweite Stadium nennt Feil das der Zeitverwirrtheit. Ein hohes Maß an körperlichen und sozialen Verlusten
bringt das Faß zum Überlaufen. (...). Zeitverwirrte Menschen können die Verluste nicht mehr leugnen, sich nicht
mehr an die Realität klammern; sie versuchen nicht mehr, sich an eine chronologische Ordnung zu halten und ziehen
sich zurück . Gefühle werden nun nicht mehr geleugnet. Die Betroffenen kehren zu grundlegenden, universellen
Gefühlen zurück (Liebe, Angst vor Trennung, Haß,...). Die Energie wird auf die Lösung unbewältigter Konflikte
gerichtet und auf das Aktivieren von Gefühlen des Angenehmen und der Nützlichkeit. Menschen in diesem Stadium
kümmern sich nicht mehr um Fakten der gegenwärtigen Realität wie Uhrzeit, Namen und Orte. Um Dinge und Personen
der Vergangenheit wiederzubeleben, werden zunehmend Symbole verwendet. Eine vertraute Bewegung dient als Fahrzeug,
lebendige (eidetische) Bilder liefern die PS . Zeitverwirrte Menschen verlieren die Selbstkontrolle und die
Fähigkeit zum sozialen Verhalten. Sie fordern oft die sofortige Befriedigung ihrer Bedürfnisse und halten sich
nicht mehr an soziale Konventionen. Zudem ist die Fähigkeit zur verbalen Kommunikation eingeschränkt: die
Betroffenen haben eine eigene Sprache, benützen Wortneuschöpfungen. Die zunehmende Ablösung von der gegenwärtigen
Realität läßt sich auch an körperlichen Charakteristika ablesen: Die Betroffenen nehmen eine entspanntere Haltung
an und zeigen sanfte und langsame Bewegungen. Der Blick ist klar, aber nicht mehr zielgerichtet.
Im Stadium III der - so Feil - sich wiederholenden Bewegungen findet ein weiterer Rückzug in vorsprachliche
Bewegungen und Klänge statt, um unbewältigte Konflikte zu lösen und Identität wiederzugewinnen. Gefühle, die
lebenslang unterdrückt wurden, brechen nun unkontrolliert hervor. Nach Feil ist der alte Mensch nun weise genug,
diese Gefühle - wie z.B. Wut, Scham, Schuldgefühle - auszudrücken. Das Denkvermögen und der Wunsch danach sind
verschwunden. Der Betroffene lebt nach seinem eigenen Zeitgefühl. Bewegungen halten den alten Menschen am Leben,
indem sie ihn in die Vergangenheit transportieren. Sie schaffen Vergnügen, kontrollieren die Angst, mildern
Langeweile und sichern die Existenz. Die Sprache wird unverständlich; sie dient nun dem sinnlichen Vergnügen, das
durch die Zunge, Zähne und Lippen erzeugte Klänge bereiten. Menschen im dritten Stadium der Desorientiertheit
kehren zu frühen Sprachformen zurück . Auch die sich wiederholenden Klänge stimulieren, beruhigen und
helfen bei der Verarbeitung von Gefühlen. Entspannte Muskeln, graziöse und rhythmische, sich wiederholende
Bewegungen und rastloses Auf- und Abgehen kennzeichnen nach Feil Menschen in dieser Phase. Die Augen sind oft
geschlossen, oder der Blick ist nicht zielgerichtet. Meist sind die Menschen in diesem Stadium inkontinent.
Im vierten Stadium schließlich - Feil nennt es das Stadium des Vegetierens - (...) verschließt sich der alte
Mensch völlig von der Außenwelt und gibt das Streben, sein Leben zu verarbeiten, auf. Der eigene Antrieb ist
minimal, gerade genug, um zu überleben . Die Betroffenen erkennen ihre nahen Angehörigen nicht mehr. Sie zeigen
kaum mehr Gefühle, initiieren keine Aktivitäten mehr. Es gibt kein Mittel, um herauszufinden, ob sie etwas
verarbeiten . Die Augen sind meist geschlossen, oder der Blick ist leer und ungerichtet. Das Gesicht ist
ausdruckslos. Menschen in dieser Phase verhalten sich ruhig, sitzen zusammengesackt oder liegen in embryonaler
Stellung. Bis auf häufige Fingerbewegungen sind kaum Bewegungen wahrnehmbar.
2. 2. 2 Die Zielgruppe der Validation
Bei der Darstellung der grundlegenden entwicklungstheoretischen Annahmen der Validation sind bereits wichtige
Merkmale genannt worden, die die Zielgruppe dieses therapeutischen Ansatzes aufweist. Für wen Validation gedacht
ist, soll hier noch einmal deutlich herausgestellt werden. Feil nennt folgende Charakteristika der desorientierten,
sehr alten Menschen , die die Zielgruppe von Validation darstellen:
· Diese Menschen haben ein hohes Alter über 80 Jahre (wobei sie sich der Relativität des chronologischen Alters
bewußt ist),
· sie haben ein relativ glückliches Leben geführt,
· weisen keine geistige
Behinderung, keine psychische Störung und kein organisches Trauma auf,
· haben ernste Krisen ihr ganzes
Leben lang geleugnet,
· halten an überlebten Rollen fest und haben kein flexibles
Verhaltensrepertoire,
· weisen Beeinträchtigungen des Gehirns mit dementsprechenden kognitiven
Beeinträch-tigungen und auch sensorische Einschränkungen auf,
· haben eine eingeschränkte
Bewegungsfähigkeit, eine beeinträchtigte Gefühlskontrolle sowie ein mangelhaftes Kurzzeitgedächtnis,
·
befriedigen ihre Bedürfnisse nach Liebe, nach Identität und danach, ihre Gefühle auszudrücken, durch
Körperbewegungen und früh erlernte Bilder,
· müssen unbewältigte Gefühle ausdrücken,
·
ziehen sich auf die Ebene des Unbewußten zurück, um der schmerzvollen Realität der Gegenwart zu entgehen,
·
befinden sich im Stadium Verarbeiten versus Vegetieren,
· rufen bei ihrem Bemühen die
Vergangenheit wach,
· sind bis zum Tod mit ihrer letzten Lebensaufgabe beschäftigt.
2. 2. 3 Zielvorstellungen
Die beschriebenen Stadien der Desorientierung skizzieren den fortschreitenden Rückzug des verwirrten
alten Menschen aus der gegenwärtigen Realität. Validation - so Feil - kann dieses zunehmende Abgleiten in das
Vegetieren verhindern, indem Validation die Betroffenen dabei unterstützt, ihre unbewältigten Konflikte
durch das Ausdrücken der damit
verbundenen Gefühle zu verarbeiten. Verdrängte Emotionen müssen auf dieser Suche nach Lösungen
befreit werden; sie müssen während dieses letzten Lebensstadiums ans Licht kommen . Validation will dem alten,
desorientierten Menschen Unterstützung bieten bei der Bewältigung seiner letzten Lebensaufgabe, in Frieden zu
sterben. Grundlegend ist dabei die Annahme, daß unbeachtete Gefühle stärker, offengelegte Gefühle hingegen, die
durch einen vertrauten Zuhörer bestätigt und validiert werden, schwächer werden. Wirkliches, einfühlsames
Zuhören (Validieren) erleichtert die emotionale Last. Ein bestätigtes, geteiltes und validiertes Gefühl kann
entschwinden .
Dabei geht es nicht um eine kognitive Bewältigung von
Konflikten, da die Betroffenen nach Feil die kognitive Fähigkeit zur Einsicht verloren haben. Sie können ihre
Emotionen nicht mehr mit dem Intellekt steuern oder die Gründe für ihre Gefühle herausfinden, um ihr Verhalten zu
ändern. Sie haben die Fähigkeit des AHA!, des plötzlichen Erkennens eingebüßt . Zu beachten ist des
weiteren, daß der alte Mensch seine unbewältigten Lebensaufgaben niemals vollständig lösen wird, daß er bis zum
Tod damit beschäftigt sein wird. Wichtig erscheint ihr, realistische Zielsetzungen für jede einzelne Person
festzusetzen.
Indem im Rahmen der Validation die Gefühle des Betroffenen zu verstehen versucht, angenommen, akzeptiert
und bestätigt werden, soll des weiteren eine Vertrauensbasis geschaffen und Sicherheit gegeben werden. Angst
und Streß sollen so vermindert werden. Angestrebt wird zudem eine Stärkung der Identität und des
Selbstwertgefühls des alten Menschen. Validation soll ihm seine Würde zurückgeben bzw. bewahren. Validation soll
(...) Vertrauen her[stellen], das für den alten Menschen Sicherheit bedeutet. Wenn Menschen sich sicher
fühlen, gewinnen sie an Stärke: Die Interaktion nimmt zu, sie beginnen zu sprechen, teilen ihre Gedanken und
Gefühle mit, das Selbstwertgefühl und die Würde steigen . Auch auf die Stimulanz von Wohlbehagen und Glück
zielt Validation: (...) alle fühlen sich glücklicher, wenn sie anerkannt werden .
Schließlich nennt Feil als weitere Ziele von Validation die Verbesserung des Gehvermögens und
körperlichen Wohlbefindens des alten Menschen und die Reduktion von chemischen wie physikalischen Zwangsmitteln, die
lediglich ein weiteres Fortschreiten des Rückzugs fördern.
2. 2. 4 Die Grundhaltung in der Validation
Zentraler Bestandteil von Validation sind bestimmte Haltungen und Eigenschaften des Anwenders, die für
eine wirkungsvolle Ausübung von Validation erforderlich sind. Die Techniken sind Nebensache . Diese
Grundhaltungen leitet Feil aus der klientenzentrierten Gesprächspsychotherapie bzw. Gesprächsführung nach Rogers
ab. Er konzeptualisierte die drei therapeutischen Basisvariablen Akzeptanz und Wertschätzung des Klienten und
seiner Äußerungen, Echtheit und reales Zugegensein und schließlich einfühlendes Verstehen (gezeigt durch die
Verbalisierung emotionaler Erlebnisinhalte) .
Als grundlegend erachtet Feil zunächst einmal die Wertschätzung, Akzeptanz und Achtung des alten Menschen
und seiner Gefühle. Der Validations-Anwender (...) urteilt nicht, er akzeptiert und achtet die Weisheit der alten
Menschen . Er achtet und respektiert den Rückzug des verwirrten alten Menschen als einen wichtigen
Prozeß des Verarbeitens. Er versteht die Ziele des alten Menschen, die sich von denen junger Menschen unterscheiden.
Nicht das Denken, Produzieren, klare Kommunizieren und die Kontrolle von Zeit und auch Gefühlen etc. werden von desorientierten,
alten Menschen angestrebt; diese wollen sich vielmehr - so Feil - aus der schmerzhaften, verlustreichen Gegenwart
zurückziehen, Angenehmes aus der Vergangenheit wiederbeleben, sich selbst stimulieren und dadurch Langeweile lindern
und unbewältigte Konflikte durch das Ausdrücken der Gefühle lösen. Interindividuelle Unterschiede, d.h. die
Einzigartigkeit eines jeden, sollen dabei grundsätzlich respektiert werden. Desorientierung wird des weiteren von
Feil zwar als Regression verstanden, aber sie betont, daß der alte Mensch als Erwachsener zu achten ist. Der
desorientierte Mensch ist kein Kind. Der V/A [Validations-Anwender, U.E.] ist kein Elternteil und verwendet auch
keine autoritären Wörter wie soll oder muß. Er bestraft nicht, droht nicht und verhält sich nicht
anmaßend . Der Validations-Anwender kann ihm auch nicht Gefühle erlauben oder verbieten.
Der
Validations-Anwender darf sich einerseits nicht vor den Gefühlen des alten Menschen verschließen, noch darf er in
Respekt vor der Privatsphäre Gefühle erzwingen und forcieren. Zu den Zielen der Validationsmethode gehört es
weder, diesen Prozeß voranzutreiben noch ihn zu ignorieren. Vielmehr wird den alten Menschen geholfen, ihn
eigenständig, in ihrem eigenem Tempo zu erfahren . Auch sollen geäußerte Gefühle niemals durch den
Validations-Anwender analysiert und beurteilt werden. Achtung und Respekt meint weiterhin, daß den alten Menschen
nicht die Realität, die ja nicht seine ist, aufgezwungen werden darf. Der Validations-Anwender läuft niemals
voraus, um ihnen die Realität aufzuzwingen (...) . Der Validations-Anwender geht den alten Menschen allerdings
auch nicht nach: (...) er läuft auch nicht herablassend hinterdrein und gibt vor, mit ihnen einer Meinung zu
sein (...) . Validation heißt vielmehr, neben und mit den Betroffenen zu gehen, sie zu begleiten und mit ihnen zu
teilen, was immer SIE teilen wollen [Hervorhebung im Original] . Dabei ist der Validations-Anwender immer echt
und ehrlich. Desorientierte, sehr alte Menschen erkennen Verstellung. Der Taube wird ein Kichern hören, der
Blinde wird ein Grinsen sehen .
Mit Einfühlungsvermögen und Empathie versucht der Validations-Anwender, die Welt mit den Augen des verwirrten,
alten Menschen zu sehen und bemüht sich so, Zugang zu dessen persönlicher Realität zu bekommen. Es geht darum, in
die Schuhe des anderen zu schlüpfen. Der Validations-Anwender fühlt sich in das Erleben, in die Gefühle des
Betroffenen ein. Er stimmt sich in den Patienten, in seinen Rhythmus ein, fängt seine verbalen Signale auf und
beobachtet die nonverbalen Signale . Die wahrgenommenen Gefühle des alten Menschen werden verbalisiert oder
non-verbal bestätigt und validiert. Der Validations-Anwender kleidet Gefühle in Worte, bestätigt sie und gibt
dem Menschen seine Würde zurück . Der Betroffene kann sich so verstanden und angenommen fühlen.
2. 2. 5 Validationstechniken
Auf der Basis der beschriebenen Grundhaltungen werden die Techniken der Validation -
abgestimmt auf das jeweilige Stadium der Verwirrtheit - angewendet. Sie haben zum Ziel, eine Beziehung
aufzunehmen und die verbale und nonverbale Kommunikation zu fördern. Feil weist darauf hin, daß diese Techniken
nicht Rezepte oder Vorschriften für die Herangehensweise darstellen. Es gibt keine Universalformel, da jeder
Mensch anders ist. Jeder V/A [Validations-Anwender, U.E.] muß seine eigene Methode finden, auf sehr alte,
desorientierte Menschen einzugehen. Ist er ehrlich, aufrichtig und fürsorglich, kann er desorientierte, sehr alte
Menschen nicht verletzen; sie werden ihm verzeihen, wenn er einen Fehler macht .
Der erste Schritt zur Anwendung von Validation ist das Einschätzen des alten Menschen. Es gilt
herauszufinden, in welchem Stadium der Desorientiertheit er sich befindet; außerdem muß möglichst viel über
die Vergangenheit, die gegenwärtige Situation und die Zukunftsperspektiven der Person erfahren werden. Erst dann
kann man wirklich fruchtbringend arbeiten . Dies erfordert eine sorgfältige, neutrale und nicht wertende
Beobachtung des Betroffenen, sowie Gespräche mit dem Betroffenen selbst und seinen Angehörigen.
Gegenwartsbezogene Fragen helfen, über die Reaktionen der Person das Stadium der Desorientierung
festzustellen. Die Nichtbeantwortung von gefühlsmäßigen Fragen deutet z.B. auf das erste Stadium der mangelhaften
Orientierung hin, während eine zeitverwirrte Person nicht auf die gegenwartsbezogenen Fragen antworten und
statt dessen über frühere Erfahrungen sprechen wird. Mit auf die Vergangenheit gerichteten Fragen wird versucht,
etwas über unvollendete Lebensaufgaben, unterdrückte Emotionen, unerfüllte Bedürfnisse, das Verhalten in
Krisensituationen und gegenüber den Verlusten im Alter, frühere Beziehungen, den Beruf, Hobbys und Interessen zu
erfahren. Auch die Beobachtung körperlicher Charakteristika (Art der Bewegungen, Blick, etc.) gibt Aufschluß über
das Stadium der Desorientierung. Darüber hinaus sollte das bevorzugte Sinnesorgan des Betroffenen durch
Beobachtung der spontanen Augenbewegungen bei Fragen festgestellt werden (hier bezieht sich Feil auf das
Neurolinguistische Programmieren).
Auf diesen Informationen über den Menschen und den Grad seiner Desorientiertheit basieren die
Validationstechniken. Die Dauer des jeweiligen Kontakts hängt dabei ab von der Fähigkeit der Person zur
Verbalisierung und zur Konzentration und dem Zeitbudget des Validations-Anwenders. Das validierende Gespräch oder
die validierende Interaktion sollte dann beendet werden, wenn sich sichtbare Zeichen verminderter Angst zeigen (z.B.
bei einem Menschen im ersten Stadium ein regelmäßiger Atem, ein entspanntes Gesicht, etc.). Validation kann nach
Feil überall stattfinden; allerdings ist es äußerst wichtig, daß die Privatsphäre strikt eingehalten wird und
eine persönliche Beziehung in einer privaten Umgebung besteht, die auf Vertrauen basiert. Validation kann auch in
einem großen Raum mit anderen Menschen stattfinden, es muß aber ein intimer Raum, frei von kritischen Kommentaren
oder Beklemmung provozierenden Störungen, geschaffen werden .
Im Stadium I der mangelhaften Orientierung verwendet Feil (fast) ausschließlich verbale Techniken:
Fragen nach wer, was, wo, wann, wie, eine zusammenfassende Wiederholung der Aussage der Person mit deren
eigenen Schlüsselwörtern, die Benutzung von Worten, die das bevorzugte Sinnesorgan des Betreffenden ansprechen,
Fragen nach dem Extrem (Wann ist es am Schlimmsten?) und nach dem Gegenteil (Gibt es eine Zeit, wo das nicht
passiert?) und die Aktivierung von Erinnerungen (durch Worte wie immer und niemals). Hierbei ist zu
beachten, daß Menschen in Stadium I (...) sich vor intimen, vertraulichen Beziehungen zurück[ziehen] und (...)
sich durch Gefühle bedroht [fühlen] . Berührungen sind in Form von Händeschütteln oder einer sanften
Berührung des Arms möglich; darüber hinaus werden sie oft als unangenehm empfunden.
Anders ist dies im Stadium II der Zeitverwirrtheit. Neben den beschriebenen verbalen Techniken wendet
Feil hier auch nonverbale an. Sie setzt Berührungen ein, echten, direkten, längeren Augenkontakt und
spricht mit klarer, tiefer, warmer, liebevoller Stimme . In diesem Stadium sollen die Emotionen des Betroffenen
beachtet werden, die nun frei ausgedrückt werden. Feil empfiehlt, den eigenen Gesichtsausdruck, den Körper, die
Stimme und den Atem den Gefühlen des alten Menschen anzupassen und mit Gefühlen auf seine Emotionen zu reagieren,
d.h. die Gefühle verbal oder auch non-verbal zu bestätigen und validieren. Der Validations-Anwender soll versuchen,
einen Zusammenhang zwischen dem Verhalten des alten Menschen und grundlegenden menschlichen Bedürfnissen zu suchen
(dem Bedürfnis, sich sicher und geliebt zu fühlen, nützlich und aktiv zu sein oder spontane Gefühle auszudrücken
und gehört zu werden). Auch die Verwendung von Musik (vor allem bekannte, in der Kindheit erlernte Lieder)
erachtet sie als sinnvoll.
Im Stadium III der sich wiederholenden Bewegungen werden die verbalen Techniken nur noch angewandt,
wenn die Person auf verbaler Ebene kommunizieren kann . Dies ist meist nicht mehr der Fall. Die nonverbalen
Techniken für Menschen im Stadium der Zeitverwirrtheit werden auch hier verwendet. Feil verweist darauf, daß es von
Bedeutung ist, wie und wo der alte Mensch berührt wird. Frühe emotional gefärbte Erinnerungen sind in den
oberen Gehirnregionen für immer eingeprägt. Sie können also eine wichtige Beziehung zu Ihrem Patienten in Stadium
III herstellen, wenn sie ihn so berühren, wie er als Kind von einer geliebten Person berührt wurde . Darüber
hinaus kann in dieser Phase nach Feil durch das Singen bekannter Lieder, durch Gebete, vertraute Gedichte und
Kinderreime mit dem alten Menschen kommuniziert werden. Weiter empfiehlt sie das Spiegeln der Körperbewegungen und
der Atmung des alten Menschen: Ihre Aufgabe ist es, die Ursache für dieses Verhalten zu begreifen, um Ihr
Verhalten mit den Bedürfnissen des Menschen nach Liebe, Identität oder Gefühlsäußerungen in Bezug zu setzen
.
Für die Begleitung im vierten Stadium des Vegetierens schlägt Feil vor, weiter Berührungen zu
verwenden, mit aufrichtiger und fürsorglicher Stimme zu sprechen, Musik einzusetzen und zu versuchen, Blickkontakt
herzustellen, was sich in dieser Phase äußerst schwierig gestaltet. Sie verweist auf die große Bedeutung, die dem
Wissen und den Informationen über die Person zukommt, da dies der einzige Anhaltspunkt ist. Die Person zeigt
keine emotionalen Affekte; es gibt keine äußeren Zeichen, die auf das Innenleben verweisen. Wir vertrauen
jedoch darauf, daß im inneren etwas vor sich geht .
Als grundlegend bei all diesen Techniken gilt, den alten Menschen unbelastet und mit Offenheit
gegenüberzutreten, d.h. ohne all das Gepäck, das wir in unserem Alltag mit uns herumschleppen .
2. 2. 6 Validation in Gruppen
Validation kann nicht nur im Rahmen individueller Validation, sondern auch in Gruppen stattfinden. Hierbei
geht es nach Feil insbesondere (neben den bereits dargestellten Zielvorstellungen) in einer Atmosphäre der
Geborgenheit auch darum, soziale Rolle zu stimulieren, Interaktion und Kommunikation, ein Wir-Gefühl und soziale
Kontrolle zu fördern. In einer Gruppe schauen Menschen einander an, sitzen nahe beieinander, berühren sich beim
Tanzen und Händehalten. Energie verteilt sich im Raum. Die Gruppe beschwört Erinnerungen an Rollen in der Familie,
an frühere Gruppenrollen und soziales Verhalten herauf. Die Menschen beginnen zuzuhören und das Sprechvermögen
wird besser. Sie sorgen sich um den anderen (...). Sie teilen gemeinsame Probleme (...).Sie gewinnen ihre Würde
wieder (...). Sie validieren einander .
Auch für die Gestaltung von Validationsgruppen gilt, viele Informationen über die potentiellen Teilnehmer
zu sammeln. Entscheidend ist, in welchem Stadium sich die betreffenden Personen befinden. Mangelhaft orientierte
Personen aus dem ersten Stadium sind nach Feil nicht für Validationsgruppen geeignet. Mangelhaft orientierte
Personen, die Angst vor Gefühlen haben und sich den Verlust ihres Kurzzeitgedächtnisses nicht eingestehen können,
gehören nicht in eine Validationsgruppe. Der V/A [Validations-Anwender, U.E.] müßte eine solche verwirrte Person,
die oft weint, klagt oder andere Gruppenmitglieder für ihre Fehler verantwortlich macht, in die Schranken weisen
. Diese Personen können - so Feil - von anders orientierter Gruppenarbeit aber durchaus profitieren. Geeignet sind
z.B. eine aufgabenorientierte Gruppenarbeit, eine nicht bevormundende Realitätsorientierungsgruppe oder eine
Erinnerungsgruppe. Validationsgruppen sind dementsprechend vor allem für Personen im zweiten und dritten Stadium
gedacht. Diese haben meist wenig Energie und Konzentrationsvermögen für Gespräche unter vier Augen .
Für jedes Gruppenmitglied gilt es zu überlegen, welches Ziel konkret erreicht werden soll, welche Themen
die betreffende Person interessieren dürften, welche Chance sie für eine Beziehung mit anderen hat und welche
soziale Rolle zu ihr passen könnte. Dem sozialen Hintergrund entsprechende Rollen sollen den Validationsgruppen
Struktur geben und alle Mitglieder miteinbeziehen. Sie sollen ihnen das Gefühl geben, gebraucht zu werden, nützlich
zu sein und alte Verhaltensmuster und das Selbstwertgefühl stimulieren. Eine solche Rolle kann beispielsweise die
des emotionalen Leiters oder auch des Vorsängers sein.
Die zentralen Aktivitäten in einer Validationsgruppe sind Diskussion, Musik, Bewegung und das Einnehmen von
Mahlzeiten. So wird für jedes Gruppentreffen ein Diskussionsthema vom Validations-Anwender ausgewählt. Dies sollten
insbesondere Themen sein, die sich auf Gefühle beziehen sowie auf den Kampf um die eigene Meinung und um die
eigene Identität . Musik soll die Interaktion stimulieren, den Kreislauf anregen, die Angst vermindern und
Wohlbefinden steigern. Bewegungen (z.B. Tanzen) sollen zudem ein Gemeinschaftsgefühl aufbauen. Aktivitäten mit den
Händen (z.B. das Kneten eines Teigs) helfen Gefühle auszudrücken und das Selbstwertgefühl zu fördern. Das
Einnehmen kleiner Mahlzeiten oder Getränke bedeuten Fürsorge und sollen erwachsenes und soziales Verhalten
auslösen.
Obwohl jedes Treffen anders ist (durch das jeweilige Diskussionsthema, eventuell dazu passende Lieder etc.),
ist es nach Feil dennoch wichtig, bei der Durchführung der Aktivitäten eine gleichbleibende Reihenfolge
beizubehalten, um den Teilnehmern Geborgenheit und Sicherheit zu geben. Hierzu werden bestimmte Rituale wie
Begrüßungsrituale oder Abschlußlieder entwickelt.
2. 2. 7 Voraussetzungen von Validation
Validations-Anwender kann nach Feil die Person werden, die in der Lage ist, die zentralen Postulate bezüglich
der Grundhaltung in der Validation zu erfüllen. Dazu bedarf es nach Feil das Erreichen von Identität und
Erwachsenen-Intimität. Der Anwender von Validation hat sich von der elterlichen Autorität abgenabelt (...) und
[kann] sich ohne die Furcht, abgelehnt zu werden, ausdrücken (...) . Um sich in das Erleben des verwirrten,
alten Menschen einfühlen zu können, ist es wichtig, daß der Validations-Anwender selbst bereits verschiedene,
starke Gefühle erlebt hat. Wenn Sie Angst, Wut, Eifersucht, Schuld, Kummer und Liebe erfahren haben, können sie
an den Gefühlen der desorientierten Menschen teilhaben . Der Validations-Anwender ist ein Super-Erwachsener
und Über-mensch . Es kann nach Feil nicht von jeder Person erwartet werden, validierend zu arbeiten. Es gibt
Menschen, die nicht in der Lage sind, die frei ausgedrückten Gefühle der verwirrten, alten Menschen zu
teilen, und für die dies ein Zuviel an Intensität oder Intimität sein kann. Diese Menschen sollten nicht mit
Validation arbeiten. Menschen, die nur auf verbaler intellektueller Ebene kommunizieren können, werden nicht
imstande sein, Validations-Techniken einfühlsam anzuwenden. Sie werden sich dabei sehr unbequem fühlen (...)
.
Feil hebt hervor, daß der Erfolg von Validation - insbesondere der der Validation in Gruppen - maßgeblich
von der Unterstützung des Teams und seiner Akzeptanz abhängt. Individuelle Validation können sie allein
praktizieren, nicht aber die Arbeit mit einer Gruppe . Mitarbeiter können dem Validations-Anwender helfen, indem
sie als Co-Therapeut den Validations-Anwender bei der Gruppenarbeit assistieren und auch emotional unterstützen,
indem sie Gruppenteilnehmer in die Gruppenstunde bringen und sie wieder abholen, für entsprechende Rahmenbedingungen
sorgen (Erfrischungen, Ausrüstung, Ruhe), aber auch indem sie die Fortschritte der Teilnehmer (mit)beurteilen, und
neue Mitglieder und Themen vorschlagen. Alle Abteilungen einer Institution sollen in die Validation miteinbezogen und
über diesen Arbeitsansatz aufgeklärt werden. Diejenigen, die vermehrtes Interesse an der Validation haben, können
zusammen ein Validationsteam bilden. In diesem Team, das möglichst aus Personen verschiedenster Abteilungen bestehen
soll, wird Validation näher erläutert und dann auch durchgeführt. In regelmäßigen Besprechungen werden
Fortschritte ausgewertet, Erfahrungen ausgetauscht, Frustrationen ausgedrückt und Einsichten in das eigene Verhalten
gewonnen.
Auch Angehörige sollen an der Validation beteiligt werden. Manchmal werden Familienmitglieder
protestieren, wenn sie ihren Angehörigen mit einer Puppe im Arm sehen . In regelmäßigen Familien-Workshops
sollen sie deshalb mit den Prinzipien und Zielen der Validation vertraut gemacht werden, und Fortschritte ihrer
desorientierten Verwandten sollen ihnen verdeutlicht werden. Bei Bedarf können ihnen spezifische Techniken zur
effizienteren Kommunikation und Verbesserung des Kontakts mit ihren Verwandten gezeigt werden. Das wird sie zu
häufigeren Besuchen motivieren .
2. 2. 8 Kritische Betrachtung
Ein grundsätzliches Problem bei der Betrachtung der Validation stellt die Frage dar, inwiefern dieser Ansatz
in der Begleitung von Menschen mit dementieller Erkrankung Anwendung finden soll. Feils Begrifflichkeiten bringen
diesbezüglich einige Verwirrung mit sich. This has
arisen in part from the idiosyncratic and changing terminology adopted by Feil . So bevorzugt Feil
den Begriff der Desorientierung. Es ist jedoch m.E. davon auszugehen, daß sie mit der Zielgruppe der desorientierten,
sehr alten Menschen Menschen mit dementieller Erkrankung meint. Abhängig vom Alter, vom Verhalten Betroffener
und ihren Reaktionen auf Validation unterscheidet Feil eine sogenannte präsenile Demenz (d.h. die Alzheimersche
Erkrankung, die zwischen dem 45. und 75. Lebensjahr einsetzt) und eine senile Demenz und erklärt: Senile Demente
dagegen sind jene, die ich als desorientierte, sehr alte Menschen bezeichne . Es ist allerdings - bezogen auf die
gängige Klassifikation dementieller Erkrankungen (vgl. Kap. II.3.4) - unklar, an wen sich Validation richten soll
bzw. warum Feil den Begriff Demenz überhaupt einmal benutzt. Sie berücksichtigt Diagnosen in ihren
Ausführungen sonst nicht (Gutzmann macht ihr diese Diagnoseblindheit zum Vorwurf ), sondern verbleibt in
ihrer Terminologie.
Das Konzept der Validation beinhaltet bereits selbst den - aus der Perspektive sozialer Altenarbeit
formulierten - Anspruch, der Individualität des einzelnen gerecht werden zu wollen und sich an der subjektiven
Perspektive und den jeweiligen Bedürfnissen des desorientierten, alten Menschen zu orientieren.
Aufgrund
der angestrebten Achtung der Individualität lehnt Feil auch den Gebrauch der allgemeinen Diagnose Demenz ab:
Gerade im Alter unterscheiden sich die Menschen stärker voneinander als in jedem anderen Lebensabschnitt.
Desorientierte, sehr alte Menschen unter die Kategorie Demenz einzuordnen oder mit dem allgemein bekannten
Etikett Demenz vom Alzheimer Typ zu versehen, führt oft zu ungeeigneten Behandlungsmethoden . Im Rahmen von
Validation soll die Individualität des einzelnen geachtet und respektiert werden, d.h. die mit den unbewältigten
Konflikten verbundenen Gefühle des einzelnen sollen angenommen und bestätigt werden. Validation will so den desorientierten,
alten Menschen bei seiner letzten Lebensaufgabe individuell unterstützen und begleiten. Validation orientiert
sich - so Feil - dabei an der subjektiven Perspektive der alten Menschen, d.h. an ihrer Wahrnehmung und
Wirklichkeitssicht und an ihren Zielen. Validation unterstützt den sehr alten Menschen, seine Ziele - nicht
unsere - zu erreichen .
Zu fragen ist allerdings, inwiefern Feil ihrem Anspruch wirklich gerecht
zu werden vermag. So lehnt sie die Diagnose Demenz ab, legt ihrerseits aber m.E. mit ihrem Versuch der
Erklärung und Beschreibung von Desorientierung eine einseitige und vereinheitlichende Sichtweise vor. Desorientierung
hat nach Feils Interpretation ihre Grundlage in der Regression des alten Menschen, der keine Integrität erreicht
hat, und seinem Rückzug aus der gegenwärtigen Realität in die Innenwelt, die vor allem von Vergangenem bestimmt
wird. Dieser Rückzug dient nach Feil der Befriedigung von Grundbedürfnissen und der Verarbeitung von Unerledigtem.
Dies wird von Feil in Anlehnung an Erikson in den Status einer Entwicklungsaufgabe erhoben. Wird sie mit diesem
Deutungsansatz der Individualität des einzelnen alten Menschen gerecht? Vor dem Hintergrund des im Rahmen dieser
Arbeit entwickelten Perspektive dementieller Erkrankungen muß dies verneint werden. Dementielle Erkrankungen werden
interindividuell sehr unterschiedlich erfahren und ausgestaltet. Das, was Feil als Regression beschreibt, aber auch
als eher depressiver Rückzug aufgefaßt werden könnte, ist dabei eine mögliche Erlebens- und
Verhaltensweise/-reaktion, die gezeigt werden kann. Feil übersieht insofern in ihrer Konzeptionalisierung von Desorientierung
die mehr oder minder großen Differenzen zwischen verschiedenen Individuen. Ihre Diagnose kann so als der
Individualität des einzelnen unangemessen verstanden werden. Es gibt nicht die eine Demenz, wie Feil es
suggeriert .
Des weiteren verliert sie mit ihrer Interpretation von Desorientierung m.E.
ihren Anspruch, sich an der subjektiven Perspektive der Betroffenen und ihren Bedürfnissen zu orientieren, aus dem
Auge. Gefühle und damit zusammenhängende Bedürfnisse des einzelnen werden nicht einfach nur angenommen und
akzeptiert, sondern vor dem Hintergrund ihrer theoretischen Vorannahmen bezüglich (vermeintlicher) Aufgaben, Ziele
und Bedürfnisse alter Menschen interpretiert. Problematisch ist daran vor allem, daß ihr Verständnis von Desorientierung
die beschriebene Eindimensionalität aufweist und keinen Raum zu lassen scheint für verschiedene Ansätze des
Verstehens. So kann die generelle Annahme, daß Erleben und Verhalten der desorientierten, alten Menschen sich
vor allem auf unbewältigte Konflikte und damit verbundene Gefühle zurückführen läßt, hinterfragt werden. Ebenso
kann davon ausgegangen werden, daß auch aktuelle Probleme und Konflikte die bedeutendste Rolle spielen können (wie
beispielsweise im Ansatz der Resolution Therapy postuliert wird). Indeed
each behaviour may have a reason, but it may not be necessary to go back 50 years to find it (...) .
Der
Anspruch eines die Individualität des einzelnen achtenden Vorgehens wird von Feil auch insofern konterkariert, als
sie ausgehend von ihrem eindimensionalen Verständnis von Desorientierung die alten Menschen kategorisierend in
verschiedene Stadien einteilt. Dem desorientierten, alten Menschen wird hierauf aufbauend mit je
stadienspezifischen Validationstechniken begegnet. Bei dieser Kategorisierung geht sie zudem beurteilend und
interpretierend vor: Anhand von Verhalten, Äußerungen, Erscheinung und körperlichen Charakteristika wird der alte
Mensch eingeschätzt und in ein entsprechendes Stadium der Desorientierung eingestuft. Diese Kategorisierung
hebt so (...) einerseits den Anspruch des individuellen Umgangs mit alten Menschen auf, andererseits sind die
Kategorien selbst zweifelhaft, undurchschaubar, willkürlich und enthalten zudem immer auch eine Beurteilung des
Dementen, der sich Validation - so Feil - stets zu enthalten habe . Der einzelne mit seinen jeweiligen
Bedürfnissen und subjektiven Perspektiven gerät damit als Maßstab in den Hintergrund.
Problematisch
in diesem Sinne sind auch die von Feil als universell bezeichneten Symbole, die sie in ihrer Arbeit mit mangelhaft
und desorientierten Menschen auf der ganzen Welt entdeckt haben will. Feil interpretiert die Verwendung der
einzelnen Symbole im Hinblick auf damit ihrer Meinung bzw. Erfahrung nach ausgedrückte Gefühle des desorientierten,
alten Menschen. Beispielsweise soll Nahrung für Liebe und Mutter stehen, ein Schuh soll das weibliche
oder männliche Geschlecht symbolisieren und dem In-der-Nase-Bohren wird die Bedeutung des sexuellen Vergnügens
zugeschrieben. So führt Feil beispielsweise aus: Eine Serviette wird zur Erde; eine alte Frau in Stadium II
faltet, streichelt, summt und küßt vorsichtig und pedantisch jede Falte. Sie schafft sich selbst einen Platz. (...)
Mit Hilfe ihrer Serviette kann sie ihr Bedürfnis nach Wärme, nach Sicherheit, danach, geliebt und umhüllt zu
werden, ausdrücken . Oder: Eine Person mit emotionalem Hunger ißt Kreide, um ihr Bedürfnis nach Liebe zu
stillen . Die Annahme solcher allgemeinen, generellen und vor allem überinterpretativ erscheinenden Symbole
versperrt ihr m.E. einen offenen und individuellen Zugang zum alten Menschen.
Validation, die
bereits an sich selbst den Anspruch eines individuellen, an den jeweiligen Bedürfnissen und Perspektiven
orientierten Umgangs mit desorientierten, alten Menschen hat, wird diesem jedoch bei näherer Betrachtung nicht
gerecht. In diesem Sinne positiv zu bewerten ist die Grundhaltung der Validation, nach der dem alten Menschen mit
Akzeptanz, Respekt, Empathie und Ehrlichkeit gegenübergetreten und seine Individualität, seine Wahrnehmung und
seine Gefühle geachtet und angenommen werden sollen. Dieser an sich positiven Grundhaltung stehen allerdings ein
einseitiges Verständnis von Desorientierung, Kategorisierungen und Interpretationen gegenüber, die diesem
Anspruch widersprechen.
Mit der Bevorzugung des Begriffs der Desorientierung verbindet Feil eine umfassende, ganzheitliche
Sichtweise des alten Menschen. Desorientierung ergibt sich nach ihrem Verständnis aus einer Kombination von
körperlichen, psychischen und sozialen Faktoren. Eine Hirnschädigung allein erachtet sie als unzureichend, um das
Verhalten des Betroffenen zu erklären. Sie verweist dabei auf Erkenntnisse, denen zufolge Menschen trotz ernster
Schädigungen des Gehirns orientiert bleiben, andere wiederum trotz lediglich geringgradiger zerebraler
Beeinträchtigungen große Orientierungsprobleme haben.
In positiv zu bewertender Weise
bezieht Feil neben körperlichen Aspekten (wie Hirnschädigungen, aber auch sensorischen Beeinträchtigungen etc.)
Persönlichkeit und Biographie des einzelnen (d.h. seine Art mit Aufgaben, Krisen und Belastungen umzugehen) und auch
Umweltgegebenheiten in ihre Betrachtung von Desorientierung mit ein und geht damit in wünschenswerter Weise
über eine rein biomedizinische Sichtweise hinaus.
Durch die Berücksichtigung auch sich ungünstig
auswirkender Umweltbedingungen wohnt Validation diesbezüglich potentiell ein kritischer Ansatz inne. Soziale
Verluste wie beispielsweise Rollenverluste, die Aufgabe der eigenen Wohnung oder die Abnahme sozialer Anregung werden
im Rahmen der Validation als den Rückzug begünstigende Faktoren verstanden. Desorientierung ist so mehr oder
minder mitbestimmt durch Aspekte in der Umwelt. Allerdings legt Feil den Schwerpunkt ihrer Betrachtung auf die
biographische Perspektive, d.h. als hauptsächliche Ursache für Desorientierung im Alter gelten unbewältigte
Lebensaufgaben und Konflikte, die es dem Betroffenen nicht möglich machen, - wie sie formuliert - mit den Schlägen
des Alters fertig zu werden. So nimmt Feil den kritischen Ansatz bezüglich mitverursachender Umweltfaktoren nicht
bzw. nur ungenügend in ihr Konzept der validierenden Begleitung auf. Ihr therapeutischer Ansatz bleibt individuums-,
biographie- und gefühlsbezogen und blendet Milieufaktoren weitgehend aus. Damit steht Validation in der Gefahr, zu
individuumszentriert und zu psychologisierend vorzugehen. Lediglich in den Validationsgruppen wird dieser Ansatz
erweitert. In den Gruppenstunden mit Aktivitäten wie Musik, Diskussionen, Bewegung und Mahlzeiten wird die Stimulanz
von sozialen Rollen, von Interaktion und Kommunikation und sozialem Verhalten angestrebt. Die Betroffenen sollen hier
das Gefühl haben, gebraucht zu werden, alte Verhaltensmuster sollen stimuliert werden, Wohlbehagen soll ausgelöst
und ein Gemeinschaftsgefühl geschaffen werden. Neben der Problematik einer etwas künstlich anmutenden
Atmosphäre dieser Gruppen - zu denken ist hier z.B. an die von Feil vorgesehenen Rollen des Vorsängers, der
Begrüßungsperson oder des emotionalen Leiters - die einer Normalisierung entgegensteht, bleibt dieser
Ansatz in zweifelhafter Weise auf zeitlich begrenzte Gruppenstunden beschränkt. Auch institutionelle
Rahmenbedingungen wären vor diesem Hintergrund kritisch zu beleuchten, z.B. inwiefern sie möglicherweise durch eine
deaktivierende, komplette Versorgung der Bewohner Desorientierung verstärken oder mitverursachen. Obwohl
Validation aus der langjährigen Arbeit Feils in einem Altenheim entwickelt worden ist - wie sie immer wieder betont
-, führt sie ihre Überlegungen hier nur ungenügend aus.
Eine andere Schwierigkeit besteht m.E. in
der Kehrseite ihres umfassenden Verständnisses von Desorientierung: in ihrer Darstellung der von ihr als
präsenil bezeichneten Demenz, die sie in Abhängigkeit vom Alter und Verhalten der Betroffenen von der senilen
Demenz (also der Desorientierung) unterschieden haben will, und die typologisch dem Alzheimerschen Modell
entspricht. Zunächst vermag die von Feil vorgenommene Trennung so nicht zu überzeugen. Sie stellt als Begründung
einfach in den Raum: Ihr Verhalten [das der senilen Dementen, d.h. der Desorientierten, U.E.], ihre
Sprache, ihr Gang und der Ausdruck ihrer menschlichen Bedürfnisse sind anders . Abgesehen davon, kann ihre
Sichtweise der präsenilen Demenz problematisiert werden. So äußert sie sich bezüglich einer therapeutischen
Einflußnahme auf Menschen mit präseniler Demenz resignativ und nihilistisch. Sie geht von einer progressiven
Verschlechterung des Zustandes bis ins Stadium des Vegetierens auch bei Anwendung von Validation aus.
Auch zeigen sich ihrer Ansicht nach kaum Reaktionen auf Validation. Dabei ist es doch Feil, die erklärt: Gebrauche
Augen und Ohren, schreibe niemanden ab ausschließlich wegen einer medizinischen Diagnose . Während sie sich
zudem darum bemüht, Desorientierung verstehbar und nachvollziehbar zu machen (wenn auch auf ihre
eindimensionale Art und Weise), scheint sie im Menschen mit präseniler Demenz lediglich ein unberechenbares,
unkalkulierbares Wesen zu sehen, wenn sie schreibt: Für einen Augenblick kann Validation etwas soziale
Interaktion ermöglichen, im nächsten Moment kann der Patient aber wieder gewalttätig werden, abirren oder sich
grundlos zurückziehen .
Unterschiede in der Betrachtungsweise der beiden Demenzformen zeigen sich auch daran, daß Feil die
präsenile Demenz vor allem einseitig als einen Prozeß zunehmender Verluste und Beeinträchtigungen aufzufassen
scheint. Demgegenüber läßt sich ihren Ausführungen bezüglich der Desorientierung eine ganzheitlichere bzw.
differenziertere Sichtweise entnehmen, in dem Sinne, daß neben vorhandenen Beeinträchtigungen oder Schwächen auch
Kompetenzen und Ressourcen der Betroffenen wahrgenommen werden. Der desorientierte, alte Mensch zeichnet sich
nach Feil zum einen dadurch aus,
· daß er beim Resümee des eigenen Lebens keine Integrität
erreicht,
· daß Konflikte und Krisen unbewältigt geblieben sind,
· daß er an überlebten
Rollen festhält und diesbezüglich keine Flexibilität aufweist,
· und daß er nicht in der Lage ist,
mit auftretenden körperlichen und sozialen Verlusterfahrungen umzugehen.
Dieser einerseits
defizitgeprägten Auffassung vom desorientierten, alten Menschen stellt Feil zum anderen aber auch vorhandene
Ressourcen gegenüber. Konstitutiv für ihr Verständnis vom von Desorientierung Betroffenen ist die Annahme,
daß diese unbewußt die Weisheit und Intuition besitzen, sich aus der gegenwärtigen Realität
zurückzuziehen, um so Unbewältigtes zu verarbeiten, der unbefriedigenden und schmerzlichen Gegenwart zu entgehen
und die eigenen Bedürfnisse selbst zu stillen. Das heißt, dem verwirrten, alten Menschen wird zugestanden,
selbst am besten zu wissen, was für ihn gut ist, und es wird darauf vertraut, daß er über die nötigen psychischen
Ressourcen verfügt. Validation stellt lediglich eine unterstützende und begleitende Maßnahme dar.
Neben
diesen psychischen Ressourcen geht Feil auch von weiteren, noch vorhandenen Kompetenzen desorientierter, alter
Menschen aus. Im Rahmen von Validationsgruppen spielen Aktivitäten wie das Singen von bekannten Liedern, das Spielen
von Instrumenten, Tanzen, Bewegungsspiele, das Einnehmen von Mahlzeiten, Arbeiten mit den Händen wie Malen oder das
Kneten eines Teiges, aber auch Diskussionen über gefühlsbezogene Themen eine Rolle. Damit geht sie implizit davon
aus, daß desorientierten, alten Menschen entsprechende Kompetenzen zur Verfügung stehen, an die im Rahmen der
Aktivitäten angeknüpft werden kann. Bei der Auswahl der konkreten Aktivitäten bezieht Feil dabei den je
individuellen, aber ebenso den gemeinsamen biographischen Hintergrund der Gruppenteilnehmer mit ein (z.B. bei der
Auswahl der Diskussionsthemen oder auch der Musik). Zielvorstellungen, die sie mit den Tätigkeiten verbindet, sind
vor allem eine positive Wirkung auf die Kommunikation und Interaktion zwischen den alten Menschen und auf ihr
Wohlbefinden und Selbstwertgefühl, d.h. auf die subjektiv erlebte Lebensqualität und das Kompetenzerleben der
Teilnehmer. Vor allem strebt sie so eine Aktivierung und Stimulierung auf emotionaler (wie auch bei der individuellen
Validation), aber auch sozialer Ebene an. Auf eine kognitive Stimulierung zielt Feil mit ihrem Ansatz nicht. Vor
diesem Hintergrund sind die heftigen Vorwürfe von Clees und Eierdanz zu verstehen. Sie halten der Validation vor:
Ihr [der Validation, U.E.] ist immanent, durch Unterforderung, die ebenso schädlich wie eine Überforderung sein
kann, Apathie und Depressionen zu begünstigen und damit letztlich zu einem weiteren Abbau der Hirnfunktionen
beizutragen. Älteren Menschen jegliche kognitive Lebensäußerungen per se abzusprechen und letztlich
Entwicklungschancen nicht nachzuspüren und ungenutzt zu lassen bzw. zu ignorieren, ist eine Mißachtung der Würde
und Individualität dementer Menschen. Validation beschneidet Lebensperspektiven und ist letztlich nichts anderes als
eine verbrämte Form der Aufbewahrung dementer alter Menschen. Mehr noch: in der Begrifflichkeit Johan Galtungs wäre
Validation eine Form von Gewalt: Gewalt liegt dann vor, wenn Menschen so beeinflußt werden, daß ihre aktuelle
somatische und geistige Verwirklichung geringer ist als ihre potentielle Verwirklichung . Diesen Vorwürfen ist
zu entgegnen, daß Feil zwar eine kognitive Stimulierung nicht als Zielvorstellung verfolgt (sondern dies höchstens
als einen möglichen Nebeneffekt von Validation betrachtet), m.E. jedoch davon ausgegangen werden kann, daß die
empfohlenen Tätigkeiten im Rahmen der Gruppenarbeit die Teilnehmer nicht nur emotional und sozial, sondern auch
kognitiv stimulieren, und Validation damit den Menschen in seiner Ganzheit anspricht.
Problematisch
ist allerdings, daß sie diesen durchaus positiven Ansatz der an die Kompetenzen der desorientierten, alten
Menschen anknüpfenden Stimulierung und Aktivierung nur auf die validierende Gruppenarbeit beschränkt. Die
Validationsgruppen stellen - wie bereits weiter oben kritisch bemerkt - einen nur zeitlich begrenzten Rahmen
dar. Eine Ausweitung auf das Milieu einer Institution wird von ihr nicht in die Betrachtung miteinbezogen (z.B. im
Sinne einer Förderung alltagsnaher Kompetenzen mit dem Ziel einer möglichst großen Selbständigkeit). Im Falle
eines sonst eher von einer Unterforderung und kompletten Versorgung geprägten Alltag in der Institution, kann
Validation dann wirklich zu einer Aufbewahrung dementiell erkrankter alten Menschen werden, die deren
Lebensperspektiven beschneidet.
Die Selbst- und Mitbestimmung der Adressaten - ein wesentliches Grundprinzip sozialer Altenarbeit -
berücksichtigt Feil in ihrem Ansatz der Validation m.E. insofern, als sie den desorientierten, alten Menschen
den Rückzug in die Innenwelt zugesteht. Sie versteht diesen Rückzug als einen notwendigen Verarbeitungs- und
Selbststimulierungsprozeß, der von diesen alten Menschen intuitiv und in ihrer Weisheit, d.h. selbst
gewählt wird. Eine Orientierung an der Realität lehnt sie aus diesem Grund ab. Diese wird - so Feil - auch von den
alten Menschen selbst zurückgewiesen oder ignoriert. Bei Validation ist das Realitätsbewußtsein häufig ein
Nebeneffekt, keineswegs aber das Ziel . Auch im Rahmen von Validation soll ein Rückzug in das Vegetieren
vermieden werden. Allerdings versteht Feil Validation lediglich als eine Begleitung und eine Unterstützung des desorientierten,
alten Menschen bei seiner letzten Lebensaufgabe, d.h. Validation will (und kann) den alten Menschen nicht von
dem von ihm gewählten Weg abbringen. Inwiefern indes dieser Rückzug aus der gegenwärtigen Realität vor dem
Hintergrund der entwicklungspsychologischen Grundannahmen Feils noch als selbstbestimmt oder doch eher als
biographisch determiniert zu betrachten ist, mag dahingestellt bleiben.
Im Hinblick auf die zu
wahrende Selbstbestimmung ist zu problematisieren, daß es mögliche negative, ablehnende Reaktionen desorientierter,
alter Menschen auf Validation nicht zu geben scheint. So finden sich hinsichtlich der Freiwilligkeit der Teilnahme an
Validationsgruppen und den damit zusammenhängenden Rollen und Aktivitäten keine Äußerungen. Auffällige
Verhaltensweisen (wie Schreien oder Stampfen) von - wie Feil formuliert - schwierigen Teilnehmern werden
in problematischer Weise nicht als möglicherweise ablehnende Haltung der Gruppenstunde gegenüber, sondern vor dem
Hintergrund der theoretischen Annahmen der Validation im Hinblick auf die Biographie (die unbewältigten Konflikte)
des Betreffenden interpretiert. Auch im Rahmen individueller Validation werden Reaktionen der desorientierten,
alten Menschen wie Wut, Zurückweichen, Weggehen, Ignorieren usw. lediglich als Reaktion auf falsch angewendete
Validationstechniken, nicht aber als mögliche grundlegende Ablehnung gegenüber der Validationstherapie
aufgefaßt.
Darüber hinaus bieten Validationsgruppen kaum Möglichkeiten der Mitbestimmung der desorientierten,
alten Menschen, z.B. was die Auswahl der Diskussionsthemen oder der Musik anbelangt. Anders als eine Gruppe für
orientierte Menschen ist eine Validations-Gruppe klar strukturiert. Der V/A [Validations-Anwender, U.E.] führt die
Gruppe vom Beginn zur Mitte ans Ende . Die stark vorstrukturierte Gruppenstunde soll so ein Gefühl der Sicherheit
geben. Zur Selbst- und Mitbestimmung der alten Menschen in der Institution des Altenheims allgemein finden sich bei
Feil aufgrund ihres Ausblendens von Milieu-faktoren keine Aussagen.
Eine Betrachtung der Literatur zeigt, daß nur eine sehr geringe Anzahl von evaluativen Untersuchungen zur
Validation vorliegt. Holden und Woods konstatieren: Although
there are a number of anecdotal reports attesting to the effectiveness of validation therapy (...), there are very
few published studies documenting its effects .
Feil selbst beruft sich auf bemerkenswerte
Erfolge ihres Ansatzes. Desorientierte, sehr alte Menschen reagieren auf Validation. Die Veränderungen im
Verhalten erfolgen langsam und fluktuieren von Tag zu Tag, es findet aber eine anhaltende Veränderung statt . Als
positive Veränderungen infolge von Validation zählt sie auf:
· sichtbare Resultate wie eine aufrechtere
Sitzhaltung, geöffnete Augen, eine verstärkte soziale Kontrolle, weniger Schreien, Unruhe und Schlagen, sinkende
Aggressionen, eine mögliche Reduktion von chemischen und physikalischen Zwangsmaßnahmen, ein gesteigertes verbales
und nonverbales Ausdrucksvermögen und eine Verbesserung des Gehvermögens;
· daneben verweist Feil auf
nicht-sichtbare Resultate wie die Lösung unbewältigter Lebensaufgaben, eine Verminderung von Angst, ein
gesteigertes Selbstwertgefühl, die Akzeptanz vertrauter Rollen in Validationsgruppen, eine zunehmende Wahrnehmung
der Realität und das Zurückkehren des Sinns für Humor.
Damit scheint Validation genau das zu
bewirken, was auch angestrebt wird. Feil stützt sich dabei vor allem auf ihre eigenen Erfahrungen aus der
praktischen Arbeit und auf eine von ihr durchgeführte Studie aus dem Jahr 1971. An überzeugender empirischer
Fundierung dieser Ergebnisse fehlt es aber weitgehend. Feil selbst nennt verschiedene Untersuchungen aus den USA und
Frankreich, ohne diese jedoch genauer bezüglich ihres Vorgehens zu beschreiben, so daß deren Resultate m.E. mit
Vorsicht zu betrachten sind. Als Ergebnisse dieser Studien werden zunächst als positiv bewertete
Verhaltensänderungen auf seiten der desorientierten, alten Menschen beschrieben wie ein weniger aggressives
Verhalten, Verbesserungen der Sprache, ein seltenerer Rückzug nach innen, gesteigerte positive Interaktionen, eine
größere Lösungsrate ihrer Konflikte, Reduzierung von Streß und Mißtrauen und ein vermehrtes Vertrauen zum
Personal. Auch bezüglich der Mitarbeiter der Alten- und Pflegeheime werden positive Veränderungen geschildert: ein
größeres Vertrauen zu den alten Menschen, keine Frustrationserlebnisse wie bei anderen therapeutischen Verfahren
und ein stärkeres Bewußtsein hinsichtlich der emotionalen Bedürfnisse der alten Menschen.
Andernorts
beschriebene Untersuchungen zeigen weitere, z.T. differierende Ergebnisse . Allerdings ist hier einschränkend zu
bemerken, daß sich die mir bekannten Studien vor allem auf Validation in Gruppen beziehen. Im folgenden soll zwei
Untersuchungen erläutert werden.
Die Studie von Robb et al. aus dem Jahr 1986 untersuchte
sechsunddreißig mittel bis schwer desorientierte, über 60jährige Männer; ausgeschlossen wurden Menschen mit
primär-degenerativen Demenzen. Die Teilnehmer wurden per Zufall der Experimental- und der Kontrollgruppe zugeordnet.
Letztere erhielt keine Therapie, sondern lediglich Aufmerksamkeit. Über neun Monate fanden zweimal wöchentlich
Sitzungen statt. Während der gesamten Studie kam es zu fünfzehn dropouts. Es zeigten sich im Vergleich zum
vorherigen Status der Personen und im Vergleich zur Kontrollgruppe keine signifikanten Effekte von Validation auf
kognitive Parameter, auf die Affekte oder das Sozialverhalten.
In die Studie von Morton und
Bleathman aus dem Jahr 1991 wurden lediglich fünf dementiell erkrankte alte Menschen einbezogen; drei der
Teilnehmer nahmen bis zum Ende der Untersuchung teil. Zehn Wochen vor Beginn der Therapie in Validationsgruppen
wurden Verhalten, Stimmung und Interaktionen dieser Personen beobachtet und aufgezeichnet. Diese Messungen wurden
während der zwanzigwöchigen Therapie und noch zehn Wochen nach Beendigung der Validationsgruppen (während
der Anwendung von Reminiszenztherapie) wiederholt. Die Gruppensitzungen wurden einmal in der Woche für je eine
Stunde abgehalten. Zwei Personen zeigten während der Therapie mit Validation gesteigerte verbale Interaktionen, die
in der Phase der Reminiszenzarbeit wieder abnahmen. Bei der dritten Person zeigte sich das genau umgekehrte
Muster. Nach Holden und Woods ist the most remarkable
finding of the study (...) the contrast between how little these residents interacted - during any phase - and the
depth of interaction apparent during the group sessions (...) . Es ist indes nicht klar, ob dies das
Resultat von Validation oder allein des Gruppenkontextes ist.
Abschließend bleibt festzuhalten,
daß vor dem Hintergrund zu spärlicher empirischer Studien mit z.T. sehr geringer Teilnehmerzahl eine Bewertung
nicht möglich erscheint
2. 3 Milieutherapie
Die Milieutherapie (als eine Unterform soziotherapeutischer Verfahren) zielt nach Radebold auf eine
Verbesserung des gesamten therapeutischen Milieus insbesondere im (Langzeit-) institutionellen Bereich ab (so in
Alten- und Pflegeheimen oder stationären und teilstationären gerontopsychiatrischen Einrichtungen) . Damit wird
nicht am einzelnen alten Menschen angesetzt, sondern an seinem Umfeld. Die Milieutherapie richtet sich dabei sowohl
auf die dingliche Umwelt als auch auf die soziale Umgebung im Sinne einer Veränderung bzw. Verbesserung der sozialen
und interpersonalen Atmosphäre . Nach Radebold umfaßt [sie] die bauliche und räumliche Gestaltung der
Umgebung des Kranken, die Strukturierung seines Tagesablaufes, sowie die gegebenenfalls erforderlichen
Veränderungen der Einstellung und der Verhaltensweisen der professionellen und ehrenamtlichen Mitarbeiter
einschließlich ihrer Kooperation .
Ausgehend von dieser allgemeinen Definition von Milieutherapie soll im folgenden versucht werden,
Grundannahmen, Zielvorstellungen, Zielgruppe, Komponenten und Merkmale dieses Ansatzes in der Arbeit mit dementiell
erkrankten alten Menschen zu skizzieren. Zugrundegelegt wurde Literatur, die sich explizit mit der Gestaltung eines
therapeutischen Milieus in diesem umfassenden Verständnis beschäftigt. Unberücksichtigt bleiben
Betreuungsansätze, die lediglich einzelne Elemente der Milieutherapie enthalten, und sich zudem nicht als primär
milieutherapeutisch verstehen. Auch einzelne, eng umschriebene Interventionsmaßnahmen, die sich auf Veränderungen
in der Umgebung richten, sollen in diesem beschränkten Rahmen nicht miteinbezogen werden. Diesbezüglich verweise
ich zum einen auf die zusammenfassende Darstellung der aus dem Pflegebereich entstandenen Ansätze durch Müller, zum
anderen auf Holden und Woods, die einen Überblick geben über verschiedene Interventionen in der räumlichen wie
sozialen Umwelt .
2. 3. 1 Theoretischer Bezugsrahmen
Die Ausgangspunkte bzw. theoretischen Bezugsrahmen der milieutherapeutischen Überlegungen in der betrachteten
Literatur sind - soweit sie überhaupt erwähnt werden - unterschiedlich. So wird zum einen von Wächtler et al.
eine Orientierung an bzw. zumindest eine Anregung durch frühe Berichte über realitätsorientierende Programme
sowie Erfahrungen aus einem tagesstrukturierenden Ansatz formuliert . Zum anderen wird bei Lind und Heeg (zumindest
z.T.) Bezug genommen auf den Ansatz von Lawton . Für alle Autoren gilt, daß sie ihre theoretischen Hintergründe
nicht weiter ausführen. Im folgenden sollen der Ansatz von Lawton und der tagesstrukturierende Ansatz von Göschel
(Dortmunder Modell) in ihren Grundlagen dargelegt werden, um ein besseres Verständnis zu ermöglichen. Das
Realitätsorientierungstraining soll am Ende dieses Kapitels ausführlicher abgehandelt werden, da es selbst als
eine spezifische Form der Milieutherapie verstanden werden kann und ihm zudem aufgrund seiner weiten Verbreitung
eine große Bedeutung zukommt.
Der Betreuungsansatz nach Göschel ist aus der praktischen Arbeit in einem Altenpflegeheim hervorgegangen .
Er stellt ein aus der Not entstandenes Provisorium dar. Aus der Unzufriedenheit mit der problematischen
Pflege- und Betreuungssituation in der Institution heraus - insbesondere bezüglich der verwirrten und psychisch
veränderten Bewohner - entwickelte sich aus Teamabsprachen und Probeläufen nach und nach ein tages-strukturierender
Ansatz. Alzheimerkranke, Korsakowkranke, schizophren und paranoid Erkrankte werden zusammen und gesondert von den
anderen Bewohnern während des Tages betreut; einige Aktivitäten finden gemeinsam mit den Nichtverwirrten
statt. Ziele, die mit diesem Ansatz verfolgt werden, sind ein an den Prinzipien der Normalisierung orientiertes
Leben ohne Überforderung, eine Aktivierung der Betroffenen, die Förderung von Orientierung und eine möglichst
große Selbständigkeit. Vorhandene Fähigkeiten sollen optimal genutzt werden. Welche Tätigkeiten für den
einzelnen in Frage kommen, wird abhängig gemacht von früheren Lebensgewohnheiten. In der Regel sind dies
hauswirtschaftliche Tätigkeiten entsprechend der vorherrschenden weiblichen Klientel. Die Strukturierung des Tages
wird vor allem durch die Mahlzeiten bestimmt. Auf Fixierungen, Sedierungen und verschlossene Türen soll im Rahmen
dieses Ansatzes verzichtet werden.
Lawton beschreibt das Zusammenwirken bzw. die Transaktion von persönlichen Ressourcen und Umweltmerkmalen
für eine gelungene Anpassung an Umweltanforderungen. Die Kern-aussage des Umweltanforderungs-Kompetenz-Modells ist,
daß durch altersbedingte Verände-rungen die Umweltkompetenz alter Menschen abnehmen kann, was zur Folge hat, daß
der auf Umwelteinflüsse zurückführbare Teil des Verhaltens und Erlebens zunimmt . Unter Umweltkompetenz werden die
Fähigkeiten und Fertigkeiten des Individuums zur Bewältigung von Umweltanforderungen verstanden. Umweltkompetenz
beinhaltet dementsprechend eine breite Spanne von biologischen, wahrnehmungsbezogenen, kognitiven, motorischen und
sozialen Kapazitäten und Ressourcen . Dieser je intraindividuellen Bedingungskonstellation stehen die Außenbedingungen
physische Umgebung und sozialer Kontext gegenüber . Dieser je bestimmten Umwelt wohnt eine Anforderungsstruktur
inne. Der auf das Individuum ausgeübte Aufforderungsdruck ist im Idealfall auf die Umweltkompetenz der jeweiligen
Person abgestimmt. Abbildung 6 verdeutlicht diese Grundzüge des Ansatzes (hierbei ist zu berücksichtigen, daß
Lawton sehr wohl die Prozeßhaftigkeit und Dynamik dieser Vorgänge betont, die sich einer zwangsläufig statischen
Darstellung im Grunde entziehen ).
Die in der Abbildung ersichtliche Diagonale zeigt ein
Gleichgewicht zwischen Umweltkompetenz und Umweltanforderungen. Erst auf dieser Diagonale wird Umwelt als
Störgröße nicht mehr wahrgenommen. Erst dort können die tatsächlichen Aufgaben unter individuell optimalen
Bedingungen in Angriff genommen werden . Zur Ordinate hin, auf der die persönliche Kompetenz des Menschen
abgetragen ist, schließt sich eine Zone maximalen Komforts an, zur Abszisse hin,
auf der der Anforderungsdruck der Umwelt abgetragen ist, die des maximalen
Leistungspotentials. Jenseits der optimalen Homöostase kann demnach ein etwas stärkerer Anforderungscharakter die
Leistung des Menschen optimieren bzw. können etwas schwächere Umweltanforderungen Entspannung und Komfort
bedeuten. Mit der optimalen Anpassung weitgehend identisch liegt hier auch nach Lawton der Bereich positiver Affekte
im Sinne von Lebenszufriedenheit . Jenseits dieses Bereiches der Anpassung - also bei Über- oder Unterschreitung der
Kompetenzen durch die Umweltanforderungen - liegen Unter- und Überforderung des Individuums: Deprivation oder
Distreß einhergehend mit negativen Affekten.
Abb.
6: Graphische Darstellung des Umweltanforderungs-Kompetenz-Modell nach Lawton
Die Abbildung zeigt deutlich, daß es sich bei der Passung zwischen individuellen Ressourcen und
Umweltanforderungen um kein lineares Verhältnis handelt: je geringer die Kompetenz, desto kleiner ist der
Adaptationsspielraum. Gemäß der environmental-docility-Hypothese (der Umweltgefügigkeits-Hypothese) von
Lawton kommt der Umwelt eine um so größere Bedeutung für das Erleben und Verhalten zu, je geringer das
Kompetenzniveau der Person, d.h. für Menschen mit eingeschränktem Kompetenz-Niveau (...) [ist] die Umgebung in
besonderem Umfang als kritische Größe aufzufassen . Interventionen, die sich aus diesen Grundannahmen ableiten
lassen, können sich sowohl auf die Stärkung individueller Ressourcen als auch auf eine Veränderung der
Umweltanforderungen beziehen. Im Rahmen milieutherapeutischer Ansätze ist letzteres der Fall.
Es wird davon ausgegangen, daß die von Lawton postulierte abnehmende Kompetenz alter Menschen insbesondere
auf Personen mit einer dementiellen Erkrankung mit entsprechend damit verbundenen (fortschreitenden) kognitiven
Beeinträchtigungen zutrifft . Die mit der Demenz verbundenen Beeinträchtigungen - so Lind und Heeg - führen
bei dem Dementen zu einer starken Einschränkung seiner Umweltkompetenz. (...). Demente alte Menschen können sich am
wenigsten über negative Umweltbedingungen hinwegsetzen . Vor diesem Hintergrund der verringerten Umweltkompetenz
und damit vermehrten Vulnerabilität gewinnt die Gestaltung der dinglichen wie sozialen Umwelt des dementiell
erkrankten Menschen an Bedeutung.
2. 3. 2 Die Zielgruppe der Milieutherapie
Als explizite Zielgruppe von Milieutherapie werden in der betrachteten Literatur Menschen mit dementieller
Erkrankung dargestellt. Der Terminus Demenz wird dabei allerdings in der Regel nicht genauer spezifiziert.
Eine Ausnahme bilden Cleary et al., die sich auf die Demenz vom Alzheimer-Typ und verwandte Demenzformen, d.h. die
primären Demenzen, beziehen. Es kann m.E. davon ausgegangen werden, daß sich die Milieutherapie an alle Menschen
richtet, die an einer Demenz erkrankt sind, die einer medizinischen Therapie nicht zugänglich ist (vgl. Kap.
IV.1).
2. 3. 3 Zielvorstellungen
Im Rahmen von Milieutherapie wird darauf abgezielt, die Behinderung im Zuge einer dementiellen Erkrankung
durch eine Anpassung des Lebensraumes an die Bedürfnisse der Betroffenen auszugleichen. Es wird die Schaffung einer
ergänzende[n] Lebenswelt angestrebt, einer Umwelt, die die Beeinträchtigungen der dementiell
erkrankten alten Menschen - ihre verringerte Umweltkompetenz - zu kompensieren versucht. So formulieren
Wächtler et al.: Das Milieu für schwer Demenzkranke muß die wahrscheinlichen Störungen des Erlebens und des
Verhaltens sowie die gestörte Wahrnehmungs- und Anpassungsfähigkeit der Betroffenen berücksichtigen und sie zu
[sic!] kompensieren helfen . Verlorengegangene Binnenstrukturen sollen durch entsprechende Außenstrukturen
ausgeglichen werden .
Der Umgebung kommt dabei vor allem eine prothetische Funktion zu, d.h. sie soll die Betroffenen mit
ihren durch die dementielle Erkrankung eingeschränkten Bewältigungs- und Verarbeitungskapazitäten vor einer
Überforderung durch Umweltgegebenheiten schützen. Dies gilt es durch den Abbau potentieller Belastungs-, also
Überforderungsquellen zu erreichen . Eine nach diesem Prinzip gestaltete Umgebung dient der Schaffung und
Bereitstellung von Sicherheit. Damit ist zum einen die Ermöglichung eines Gefühls der Sicherheit und Geborgenheit
gemeint, d.h. die Schaffung einer dementsprechenden Atmosphäre. Emotionale und Verhaltensstörungen, die als
Dekompensation im Zuge von Überforderung verstanden werden, sollen so gebessert werden. Wichtigstes
Gestaltungsprinzip der Milieustrukturen ist hierbei Stetigkeit, Beständigkeit und Kontinuität. Darüber hinaus wird
auch die Schaffung von körperlicher Sicherheit und Unfallsicherheit angestrebt .
Durch eine in
diesem Sinn prothetische Gestaltung der Umwelt wird die Ermöglichung einer weitgehend selbständigen
Lebensführung und eines möglichst hohen Maßes an Autonomie für den dementiell erkrankten alten Menschen
beabsichtigt . Ebenso wie dies bei körperlichen Funktionsbeeinträchtigungen die Regel ist, müssen auch
kognitive Behinderungen durch Prothesen ausgeglichen werden, um ein hohes Maß an individueller Selbständigkeit zu
erreichen .
Über die beschriebene prothetische Schutzfunktion des Milieus hinaus wird die
Bedeutung der Aktivierung, Anregung und Stimulation durch die Milieustrukturen betont. Sie müssen schützende
oder prothetische Elemente und anregende oder therapeutische Elemente aufweisen . Neben einer Überforderung gilt
es ebenso eine Unterforderung zu vermeiden; auch eine Unterstimulation wirkt sich ungünstig auf das Erleben und
Verhalten der Betroffenen aus .
In einem Sicherheit gebenden und Autonomie ermöglichenden Milieu
soll dem dementiell erkrankten alten Menschen dazu verholfen werden, ein menschenwürdiges und seinen
Bedürfnissen und Fähigkeiten entsprechendes Leben zu führen. Vorhandene Kompeten-zen der dementiell
erkrankten alten Menschen werden gestützt und gestärkt . Dabei wird die Schaffung einer an den Prinzipien der
Normalisierung orientierten Situation beab-sichtigt . Aktivierung, Anregung und Kompetenzförderung geben die
Möglichkeit zur Selbstbestätigung und Steigerung des Selbstwertgefühls .
In einem solchen Milieu,
das sowohl vor einer Überforderung schützt, aber gleichzeitig auch fördert, soll insgesamt eine Verbesserung der
Lebensqualität, vermehrte Zufriedenheit und Wohlbefinden der dementiell erkrankten alten Menschen erreicht werden
.
2. 3. 4 Komponenten der Milieutherapie
Die drei Kernelemente der Milieutherapie sind bereits in der Definition von Milieutherapie genannt worden:
Veränderungen in der sozialen Umgebung, die Strukturierung des Tagesablaufs und die Gestaltung der
dinglich-räumlichen Umwelt. Sie sollen im folgenden näher erläutert werden.
2. 3. 4. 1 Die soziale Umgebung
Zentrales Moment im Rahmen milieutherapeutischer Arbeit ist die soziale Umgebung des dementiell erkrankten
Menschen: Gemeint sind damit insbesondere die Bindeglieder, die gewissermaßen den Kitt zwischen den Fugen
der äußeren Gegebenheiten und des Stationsprogramms darstellen und die die therapeutischen Einzelelemente zu einem
lebendigen Ganzen zusammenwachsen lassen. Diese Arbeit ist Aufgabe des Teams (...) .
Als wichtig gilt die Beteiligung und enge Zusammenarbeit des gesamten Personals bei der Planung und auch
Durchführung milieutherapeutischer Maßnahmen. Milieutherapie kann und soll nicht auf bestimmte Berufsgruppen
beschränkt bleiben. So läßt sich dadurch auch Motivation fördern und die Gefahr einer Spaltung vermeiden in z.B.
gute, therapeutische Arbeit und schlechte Pflege bzw. in diejenigen, die die Arbeit machen und
diejenigen, die sich um die alten Menschen kümmern . Betont wird die Notwendigkeit eines einheitlichen
Konzepts, an dem sich alle Mitarbeiter orientieren können und sollen. Nur so erscheint ein therapeutisches Milieu
möglich . Wichtig ist dabei, daß alle Kontaktpersonen des Patienten sich untereinander abstimmen, da sich der
therapeutische Effekt erst dann einstellt, wenn sich ein therapeutisches Milieu unter Einbeziehung aller
entwickelt hat .
Den Kern der Arbeit bildet ein Bezugspersonensystem. Die Begleitung des Betroffenen soll von möglichst
festen Bezugspersonen geleistet werden . Wird dies schon als allgemein sinnvoll und erstrebenswert erachtet in der
Begleitung und Pflege alter Menschen, so muß dies insbesondere für dementiell Erkrankte gelten. Es muß für
einen orientierungs- und gedächtnisgeschwächten Menschen beunruhigend sein, immer wieder verschiedene Menschen, die
er nicht sicher zuordnen kann, nahe an sich herankommen zu lassen, häufig sogar in seinem intimsten Bereich. Es
gehört zu den größten Problemen, moderne Erfordernisse der Arbeitsorganisation mit dem Bedürfnis nach
Beziehungskonstanz Demenzkranker zu vereinbaren .
Zwischen Mitarbeiter und altem Menschen soll sich eine persönliche Beziehung entwickeln (können). Feste
Bezugspersonen gelten als Voraussetzung für die Entwicklung von Vertrauen und damit für Geborgenheit und
Sicherheitsempfinden. Grundlegend für die Entwicklung einer Beziehung ist eine bestimmte Grundhaltung der
Mitarbeiter dem dementiell Erkrankten gegenüber. Diese sollte von Respekt, Partnerschaftlichkeit und Akzeptanz
geprägt sein. Wichtig sind des weiteren ein einfühlsamer, empathischer, verstehender Umgang, Ruhe und Geduld und
eine Sensibilität für die Bedürfnisse des einzelnen. Resignativen oder nihilistischen Einstellungen des Personals
gilt es entgegenzuwirken . Ideal wäre es, wenn die Patienten nur auf solche Menschen träfen, die glauben, daß
es sich um sie lohnt .
Als weiterer entscheidender Faktor für die Entwicklung einer Beziehung wird die Kenntnis der
Biographie des Betroffenen hervorgehoben . Das Wissen um beispielsweise Interaktionsstile des Betroffenen, seine
Bewältigungs- und Verarbeitungsweisen, wichtige lebensgeschichtliche Ereignisse etc. dient der Sensibilisierung der
Mitarbeiter. Sie sollen so ein möglichst vollständiges Bild der Persönlichkeit des dementiell Erkrankten
erhalten können und so vom stereotypen Fremdbild dement, abgebaut, kommunikationsunfähig,
schwerstpflegebedürftig wegkommen . Eine biographische Orientierung soll einer generalisierenden Haltung des
Personals entgegenwirken. Des weiteren ermöglicht die biographische Orientierung mehr Verständnis für - wie
Lind formuliert - seltsame Verhaltensweisen und Tätigkeitsroutinen dementiell Erkrankter .
Neben einem Zugang zur individuellen Situation des einzelnen Betroffenen durch eine biographische
Orientierung ist die Fähigkeit der Mitarbeiter zur Kommunikation maßgeblich für die Entwicklung einer Beziehung.
Sowohl die Art und Weise der verbalen Verständigung als auch die Berücksichtigung der nonverbalen Kommunikation ist
hier von großer Bedeutung. Störungen der Sprache und des Sprachverständnisses im Zuge einer dementiellen
Erkrankung machen einen Kommunikationsstil nötig, der auf diese Beeinträchtigungen abgestimmt ist. Für eine solche
adäquate Kommunikation wird empfohlen, deutlich und langsam und in einfachen Sätzen zu sprechen und den Betroffenen
- respektvoll - mit seinem Namen anzureden. Die verbale Kommunikation soll ergänzt werden durch Augenkontakt,
Berührungen, Lächeln und unterstützende Gesten (touching is talking). Nonverbale Kommunikation dient dabei
sowohl der Verdeutlichung und Unterstützung des Verbalteils, als auch der sozialen und emotionalen Stützung und
Stärkung und soll Ruhe und Sicherheit vermitteln . Streicheln und Berühren - in anderen Therapiebereichen
verpönt - haben in der Arbeit mit Verwirrten wichtige kommunikative Funktion .
Wesentliches Moment in der sozialen Umgebung des dementiell erkrankten alten Menschen ist schließlich eine
notwendige Flexibilität, d.h. eine immer wieder neu herzustellende Abstimmung des Handelns auf den einzelnen. Diese
Abstimmung des Anforderungsprofils auf den einzelnen und sein gegenwärtiges Kompetenzprofil wird vor dem Hintergrund
der Dynamik der Krankheitsverläufe (mit entsprechenden Schwankungen in der Symptomatik) nötig, um Unter- und
Überforderungen zu vermeiden. Konkret heißt dies auch, täglich die Meßlatte der zu erwartenden Leistungen neu
festzulegen .
Um das Genannte verwirklichen zu können müssen - so wird betont - bestimmte Voraussetzungen erfüllt
werden. Neben dem Wohlbefinden der dementiell erkrankten alten Menschen muß ebenso das der Mitarbeiter
mitberücksichtigt werden. Ein schlechtes Arbeitsmilieu wirkt sich negativ auf das Wohn- und Lebensmilieu der
dementiell Erkrankten aus. Ermöglichung von Einflußnahme, Mitgestaltung und Mitbestimmung aller Mitarbeiter wirkt
sich förderlich auf ihre Motivation und Zufriedenheit aus. Daneben spielen strukturelle Gegebenheiten eine wichtige
Rolle: wie u.a. ein ausreichender Personalschlüssel, eine nicht zu große Anzahl dementiell Erkrankter, die
ausschließlich freiwillige Mitarbeit in diesem Bereich, genügend Freizeitausgleich und Rückzugsmöglichkeiten. Die
Arbeitsbedingungen sollen es ermöglichen, sich arbeitszufrieden zu erleben .
Auch regelmäßige
Fortbildungen, Teambesprechungen und Supervision werden als unerläßlich betrachtet : Diese sind notwendig für die
psychische Gesundheit der Mitarbeiter und für deren fachliche Kompetenz (z.B. was die Zusammenarbeit, die Reflexion
des eigenen Verhaltens und der eigenen Einstellungen, die Beziehungsfähigkeit etc. anbelangt). Dementsprechend tragen
[sie] entscheidend zur Veränderung des therapeutischen Milieus bei .
Verschiedentlich wird schließlich die Notwendigkeit der Einbeziehung der Angehörigen betont . Durch eine
Integration der Angehörigen soll ein Bruch im bisherigen Beziehungsgefüge vermieden werden. Angehörige werden in
ihren Kontakten zu den dementiell Erkrankten gefördert und unterstützt. Ihnen werden bei Bedarf Informationen über
dementielle Erkrankungen an die Hand gegeben, und sie werden bei eigenen Problemen beraten. Neben einer Vermittlung
spezifischer dementenorientierter Interaktions- und Kommunikationsstile an die Angehörigen wird ebenso umgekehrt das
Lernen professioneller Betreuer von den individuellen Umgangsweisen der Angehörigen betont. Schließlich wird
angestrebt, Angehörige als Co-Therapeuten und ehrenamtliche Mitarbeiter bei der Durchführung psychosozialer
Angebote miteinzubeziehen. Durch die institutionalisierte Einbindung der Angehörigen in die jeweilige Einrichtung
soll dieser ein offener und gemeinwesennaher Charakter gegeben werden.
2. 3. 4. 2 Die Tagesstrukturierung
Der zweite Eckpfeiler der Milieutherapie ist die Tagesstrukturierung. Hierbei wird davon ausgegangen, daß es
den Betroffenen im Zuge ihrer dementiellen Erkrankung nur schwer möglich ist, die Zeit selbst planend und
willentlich zu gestalten und sich sinnvoll zu beschäftigen. Die durch die Hirnleistungseinbußen hervorgerufenen
Orientierungs-störungen bezüglich Raum, Zeit, Personen und Situationen erschweren die sinnvolle und befriedigende
Eigenbeschäftigung und Zeitgestaltung (...) . Aus diesem Grund wird eine von außen an den Betroffenen
herangetragene Struktur für notwendig erachtet. Konkret bedeutet dies, daß dem dementiell Erkrankten ein
Handlungs- und Aktivierungsprogramm an die Hand gegeben werden [sollte], das im wesentlichen eine Über- wie auch
Unterstimulierung in sensorischen und sozialen Bereichen mit der Gefahr der psychophysischen Dekompensation
vermeidet . Die dargebotenen Reize müssen im Rahmen des Streßbewältigungsvermögens liegen. Dabei gilt es
auch, die geringe Aufmerksamkeits- und Konzentrationsspanne dementiell Erkrankter zu berücksichtigen . Als sinnvoll
wird ein Intervallkonzept betrachtet: Aktivitäten wechseln sich mit Ruhepausen ab, so daß psychische und physische
Überreizung und Erschöpfung vermieden wird . Der Zeitplan des so klar strukturierten Tagesablaufs wiederholt sich
täglich. Diese Beständigkeit und Konstanz fördert ein Gefühl der Vorhersagbarkeit und Kontrollierbarkeit der
Lebensumstände und gibt damit dem dementiell erkrankten Menschen Sicherheit .
Die Aktivierungsangebote im Rahmen der Milieutherapie sollen sowohl den Kompetenzen der Betroffenen
entsprechen als auch einen Bezug zur jeweiligen Biographie haben. Hier wird z.B. auf die erhaltene emotionale
Ansprechbarkeit dementiell Erkrankter verwiesen, die gefühlsbetonte Gruppenangebote sinnvoll erscheinen
läßt. Auch oft lange erhaltene Handlungsroutinen wie vertraute Aktivitäten des alltäglichen Lebens können
ausgeführt bzw. (re)aktiviert und gefördert werden und Möglichkeiten zu Bestätigung, Anerkennung und einer
Steigerung des Selbstwertgefühls und damit des Wohlbefindens bieten . Diese Aktivitäten entsprechen zudem dem
Anspruch eines dem normalen Leben angepaßt[en] , quasi natürlichen Tagesablauf. Aber auch
Gewohnheiten und Vorlieben spielen hier eine Rolle und können z.T. noch lange ausgeübt werden und
Befriedigung durch sinnvoll erlebte Beschäftigung geben. Hierdurch wird ferner ein Bezug hergestellt zur
Individualität des einzelnen. Die Berücksichtigung der Biographie, des bisherigen Lebensstils und
Lebensrhythmus des jeweiligen Menschen gilt als wichtiger Aspekt der Tagesstrukturierung . Durch die Verankerung
dieser individuellen Formen der Lebensgestaltung in die Außenstruktur der Pflege und Betreuung (...) [wird] die
Kontinuität der alltagsnahen Lebensbezüge bis zu einem bestimmten Ausmaß aufrechterhalten (...) . Dies schafft
Vertrautheit und gibt Sicherheit.
Betont wird des weiteren der Gruppenbezug von Aktivitäten im Rahmen der Tagesstrukturierung: Der
dementiell Erkrankte verfügt auch im fortgeschrittenen Stadium noch über gut erhaltene soziale Kompetenzen und hat
dementsprechend das Bedürfnis nach sozialen Kontakten . Mit Hilfe von Gruppenangeboten (neben individueller Beschäftigung)
wird soziale Isolation vermieden und die Voraussetzung geschaffen für gegenseitige Bestätigung und Wertschätzung
der Betroffenen und für die Erfahrung eines Wir-Gefühls . Wichtige Bedingung ist allerdings die begrenzte
Teilnehmerzahl dieser Gruppen: in Kleingruppen sollen streßverursachende Situationen sozialer Massierung
und eine daraus resultierende Überstimulierung und Überforderung vermieden werden.
Grundsätzlich ist bezüglich der Aktivitäten nicht zuletzt - so wird hervorgehoben - die freiwillige
Teilnahme des dementiell erkrankten Menschen zu beachten. Tagesstrukturierende Angebote sollten der Freiwilligkeit
unterliegen und kein Zwangs- oder Pflichtprogramm für die Betroffenen darstellen .
2. 3. 4. 3 Die dinglich-räumliche Gestaltung
Auch für das dritte Element der Milieutherapie - der dinglich-räumlichen Gestaltung - gilt, sowohl der
schützenden, prothetischen als auch der anregenden, stimulierenden Funktion gerecht werden zu müssen. In
der Verflechtung beider Strategien zu einer dementenspezifischen Raumstruktur liegt der Schlüssel für die
Gestaltung (...) .
Eine einfache Raumstruktur, große Fenster und Glastüren und kleine Wohngruppen, Stationen etc. schaffen
ein überschaubares räumliches Milieu für die dementiell erkrankten alten Menschen . Diese Überschaubarkeit
erleichtert zudem eine bessere Übersicht des Personals über die räumlichen Gegebenheiten, d.h. über den
Aufenthalts- und Bewegungsbereich der dementiell erkrankten alten Menschen. Hiermit soll eine vermehrte (Unfall-)
Sicherheit erreicht werden - z.B. durch eine gute Kontrollmöglichkeit der Ausgänge. Die sollen nicht völlig
verschlossen werden, um personenzentriert den Aktionsradius eines jeden einzelnen flexibel handhaben zu können
.
Ausreichende barrierefreie Wege, die ein geringes Selbstgefährdungspotential aufweisen, bieten eine sichere
Möglichkeit für Bewegung . Ständiges Hin- und Hergehen stellt ein vorherrschendes Handlungs- und
Aktivitätsmuster der Dementen dar. Dieses Bedürfnis sollte nicht unterdrückt werden, sondern die räumliche
Konzeption sollte diese Aktivität ermöglichen . Wächtler et al. heben hervor, daß Bewegung für viele
Demenzkranke die einzige Tätigkeit [bedeutet], die sie selbständig und aus eigenem Antrieb kompetent ausführen
können . Die Betroffenen können sich hier als autonom erleben . Überforderungssituationen gilt es zu vermeiden.
Als problematisch erweisen sich z.B. komplizierte Wegstrukturen, aber auch Flurenden; auf diese kann von
den Betroffenen nicht situationsangemessen reagiert werden und infolgedessen kommt es leicht zu Dekompensationen
wie Verirren oder Inkontinenz an diesen Orten. Dem kann u.a. durch Endlos-Flure begegnet werden .
Verschiedentlich
wird der Zugang zu einem eingefriedeten Außenbereich als empfehlenswert eingeschätzt . Eine Anbindung der
Station an ein angrenzendes Freigelände (z.B. eingefriedeter Gartenteil, Atrium) erweitert durch den direkten Natur-
und Außenbezug den Lebensbereich entscheidend . Naturbezug kann ebenso innerhalb der Einrichtung durch Pflanzen
und Kleintiere hergestellt werden und gilt als ein besonders wichtiges Stimulierungselement . Allerdings
bestehen - zumindest bezüglich eines angeschlossenen Außenbereichs - ebenso zweifelnde Stimmen: Es
scheint, daß Demenzkranke das Verlassen der schützenden Station als bedrohlich empfinden können und deshalb lieber
im Raum bleiben bzw. Terrasse und Garten nur in Begleitung von kompetent erlebten Personen aufsuchen mögen
.
Des weiteren wird angestrebt, dem dementiell erkrankten alten Menschen in einem überschaubaren Rahmen
Gefühle der Sicherheit, Geborgenheit und des Heimisch-Seins zu ermöglichen . Um dies zu erreichen, wird Raum für
individuelle und wohnliche Gestaltung gegeben. Familienähnliche kleine Wohngruppen, eine
lebensgeschichtlich/biographisch orientierte Einrichtung und Möblierung mit altvertrauten Gebrauchsgegenständen
soll Vertrautheit und Kontinuität schaffen . Private Räume geben die Möglichkeit sich zurückzuziehen. Sie
vermeiden zudem eine gegenseitige Beeinträchtigung der dementiell Erkrankten .
Um die eingeschränkte Kompetenz zur Regulierung bzw. Kontrolle von Reizüberflutung zu vermeiden, wird die
Umwelt sowohl akustisch als auch visuell entsprechend gestaltet. Empfohlen wird eine ausreichende, nicht blendende,
möglichst natürliche Beleuchtung, denn - wie Lind und Heeg betonen - Dunkelheit und Zwielicht führen zu
Verwirrung, Angst und Fehlverhalten . Bei der farblichen Gestaltung der Räumlichkeiten sollen allzu bunte Farben
zugunsten von Pastellfarben vermieden werden . Auf Muster u.ä. (vor allem im Boden) gilt es zu verzichten; diese
können zu Verkennungen führen und z.B. als Hindernisse wahrgenommen werden . Bezüglich der Anwendung von Bildern
und Spiegeln gehen die Meinungen auseinander. So wird z.T. von ihnen abgeraten, um Verkennungen, Halluzinationen,
wahnhafte Verzerrungen etc. zu vermeiden; plädiert wird anstelle dessen für einfach gestaltete Wandbehänge .
Andernorts werden sie als stimulierendes und anregendes Element begrüßt . Einer akustischen Überreizung soll durch
Ausschluß von hohen Geräuschpegeln und verschiedenen Reizquellen wie z.B. Radio, Telefon oder Fernsehen
entgegengesteuert werden . Beschrieben wird der konstruktive Einfluß von Musik . Mit Hilfe von Musik können
erwünschte vorherrschende Stimmungen verstärkt und unterstützt werden oder bestimmte emotionale Verfassungen
einfach nur aufgegriffen und abgebildet werden. Musik kann des weiteren beruhigen, aber auch animieren und
aktivieren. Wichtig ist, daß die Musik beiläufig und unaufdringlich eingebracht wird (...) . Gewarnt wird vor
einer ständigen, überfordernden und reizenden Dauerberieselung.
Die räumliche Umgebung des dementiell erkrankten alten Menschen soll neben der schützenden eine ebenso
anregende Funktion haben, um Unterstimulierung zu vermeiden. Bereits genannt wurden diesbezüglich die Bedeutung des
Naturbezugs und der Musik. Allgemein ist im räumlichen Milieu sowohl Anregung zur Eigenbeschäftigung als auch zu
Gruppenaktivitäten zu geben. Eine raum-ökologische und milieutherapeutische Aufgabe besteht nunmehr in der
gezielten Darbietung von Beschäftigungsmöglichkeiten, die den Bedürfnissen und Wünschen dieser Klientel angepaßt
sind . Elemente mit hohem Vertrautheits- und auch Aufforderungscharakter (z.B. Regale mit Wäsche und
Küchenutensilien, Kleintiere, Fenster mit interessanten Ausblicken) sollen Anregungen zum Beobachten, Agieren und
Tasten geben, Kompetenzen aktivieren und fördern und selbstbestimmtes Handeln ermöglichen . Die räumliche
Umgebung muß die Voraussetzungen für die Aufnahme sozialer Kontakte und die freiwillige Teilnahme an
Gruppenbeschäftigungen bieten. Erreicht werden soll dies durch großzügige interaktionsfördernde Kontakt- und
Gemeinschaftszonen und durch Einblick erlaubende große Fenster und Glastüren in den Gruppen- und
Gemeinschaftsräumen .
Als grundlegend für die Verwirklichung des beschriebenen therapeutischen Milieus für dementiell erkrankte
alte Menschen wird verschiedentlich die räumliche Segregation der Betroffenen in speziellen Wohngruppen/Abteilungen/Alzheimer
Units etc. erachtet . Begründet wird dies damit, daß ein Integrationskonzept zu Einbußen der Lebensqualität
bei beiden Gruppen, d.h. den geistig Rüstigen und den Dementen, und zu Überforderungssituationen des
Pflegepersonals führt. Die geistig Rüstigen leiden bei einer dementengerechten Milieugestaltung unter sich
negativ auswirkender Unterstimulierung und des weiteren unter dem Zwang zur ständigen Auseinandersetzung mit den
krankheitstypischen Verhaltensauffälligkeiten der Dementen . Dementiell Erkrankte werden umgekehrt in einer
integrativen Station überfordert und aus Sicherheitsgründen oder zur Aufrechterhaltung eines geordneten
Stationsablaufs vermehrt sediert oder fixiert. Verwiesen wird diesbezüglich auf internationale Erfahrungen
und Erkenntnisse in der Versorgung dementiell Erkrankter, nach denen sich ein angepaßtes Milieu um so einfacher
aufbauen läßt, je gleichartiger eine Gruppe von Bewohnern hinsichtlich Krankheit und Krankheitsstadium ist. Für
die dementiell erkrankten alten Menschen bedeutet eine solche homogene Gruppe - so wird betont - eine Erleichterung
hinsichtlich des Zugangs und Kontakts zu den anderen Betroffenen. Für das Personal wird eine Erleichterung der
Arbeitsbelastung und damit eine vermehrte Arbeitszufriedenheit erwartet, da nur ein Milieu auf der Station
aufgebaut und erhalten werden muß .
2. 3. 5 Das Realitätsorientierungstraining als spezifische Form der
Milieutherapie
Das Realitätsorientierungstraining kann - zumindest in seiner ursprünglichen, umfassenden Version - als eine
spezifische Form von Milieutherapie verstanden werden.
Das Realitätsorientierungstraining (ROT) wurde ansatzweise bereits 1958 von J. Folsom (später dann unter
Mitarbeit von L.R. Taulbee) in den USA entwickelt. Almost
certainly RO existed before then, but at this time a structure and name began to be applied . Der
Ansatz stützt sich vor allem auf pragmatische Überlegungen und praktische Erfahrungen im Rahmen von Pilotstudien in
Veterans Administration Hospitals. Dabei wurden insbesondere die Vorschläge und die Kritik der Mitarbeiter
berücksichtigt und in die weitere Entwicklung aufgenommen. Allerdings kann davon ausgegangen werden, daß zumindest
implizit sowohl Erkenntnisse aus der kognitiven Psychologie als auch aus verschiedenen psychotherapeutischen
Ansätzen wie der Gesprächspsychotherapie und insbesondere der Verhaltenstherapie im Konzept des ROT eine Rolle
spielen .
Schwierigkeiten bei der Darstellung des Realitätsorientierungstrainings ergeben sich insofern, als sich
unter dieser Bezeichnung konkret verschiedene Vorgehensweisen verbergen. Zusammenfassend mag mit dem Kürzel ROT
eher etwas verschleiert, denn erklärt werden . Im folgenden soll versucht werden, das ROT in seiner
ursprünglichen, umfassenden Fassung zu erläutern.
Die Zielgruppe des ROT sind nach Taulbee und Folsom Menschen mit Orientierungsschwierigkeiten, Verwirrtheit
und Gedächtnisverlust unabhängig von Entstehungszusammenhängen, Chronizität und Schweregrad der Störung .
Ursprüngliche Grundannahme von Folsom war, daß die Verwirrtheit der von ihm betrachteten Alterspatienten auf den
Zerfall familiärer Strukturen und der daraus resultierenden zunehmenden Institutionalisierung in Pflegeheimen
zurückzuführen ist . Die beschriebenen Symptome der Zielgruppe lassen das ROT für alle Formen dementieller
Alterserkrankungen sinnvoll erscheinen. Daneben sind aber ebenso Menschen mit anderen Störungen Zielgruppe
dieses Ansatzes: So ist es ebenso angewendet worden bei jüngeren Menschen mit Schädel-Hirnverletzungen, bei
Personen mit Lernschwierigkeiten und auch bei chronisch psychisch Kranken . It
is appropriate for use with people suffering from the range of dementing conditions, although it is not limited to
them .
Primäre Zielsetzung des ROT ist die Verbesserung der
zeitlichen, örtlichen und personellen Orientierung und des allgemeinen Gedächtnisses. Des weiteren werden die
Erhaltung der persönlichen Identität und ein vermehrtes emotionales Wohlbefinden der Betroffenen angestrebt.
Selbständigkeit und soziale Kompetenz sollen gefördert werden; Kommunikation soll ermutigt und soziale
Kontakte sollen aufgebaut und unterstützt werden. Nicht zuletzt wird mit dem ROT ein positiver Einfluß auf die
Arbeitszufriedenheit des Personals bezweckt .
Das ROT besteht gewöhnlich aus drei Komponenten :
· einem Einstellungs-Training des Personals (attitude
therapy),
· dem 24-Stunden-ROT (informal RO, basic approach)
· und
schließlich strukturierten Gruppensitzungen (classroom RO, formal RO, intensive RO).
Das
ROT in dieser umfassenden, alle drei Komponenten beinhaltenden Form stellt damit zumindest konzeptionell einen
umfassenden milieutherapeutischen Ansatz dar, wenngleich eine entsprechende Umsetzung in die Praxis nicht immer
gegeben ist. Im Rahmen des ROT wird dabei in gewisser Weise ein sowohl schützendes, prothetisches als auch ein
aktivierendes, anregendes Milieu zu schaffen versucht. Im folgenden sollen die einzelnen Elemente näher erläutert
werden.
Dem Einsatz des ROT hat ein sorgfältiges Training des Personals vorauszugehen. Zu Anfang ist es wichtig,
durch Vorträge, Fortbildungen und Exkursionen das Personal für eine aktive Beteiligung zu motivieren und
vorzubereiten. Dabei sollen sowohl Grundgedanken, Prinzipien, Ziele und Grenzen des ROT vermittelt werden als auch
auf die konkrete praktische Durchführung und Einbettung in das bestehende Setting vorbereitet werden . Es wird
betont, daß mit einer rein technischen Anwendung des ROT kaum der gewünschte Erfolg zu erzielen ist .
Für die Wirksamkeit entscheidend ist die Schaffung eines therapeutischen Stationsklimas. Neben Einstellungen wie kind
firmness, active friendliness, passive friendliness, matter of fact und no demand wird die
Bedeutung von Empathie und Wärme und einer positiven Erwartungshaltung bezüglich der Leistungsfähigkeit des
Betroffenen hervorgehoben . Alle am ROT Beteiligten benötigen die Überzeugung, daß auch verwirrte Menschen
gezielt unterstützt werden können, sie müssen über Geduld und die erforderliche Ausdauer verfügen . Zudem
bedarf es des Respekts dem dementiell erkrankten alten Menschen gegenüber; der Betroffene ist als Erwachsener zu
achten. Without this respect, no communication takes place
and RO becomes a pointless exercise . Als grundlegend wird zudem eine gute Kenntnis des einzelnen
betrachtet. Schließlich ist es für die Betreuenden wichtig, genügend Informationen über den Kranken zu
besitzen. Dazu gehören Kenntnisse wie Wohnort, Alter, Familienumstände, persönliche Vorlieben und Abneigungen
sowie Ereignisse aus jüngster Vergangenheit, die für den Patienten von Belang sind . Maßgeblich ist
schließlich die Konsistenz des Personals: Wichtig ist, daß diese Haltung von allen Personen ausgeht, die mit dem
Patienten in Kontakt stehen . Als unerläßlich gilt die enge Zusammenarbeit aller Mitarbeiter der jeweiligen
Station bzw. Einrichtung. Dies sollen regelmäßige Teamsitzungen gewährleisten; sie bieten zudem die Möglichkeit,
die therapeutische Gesamtkonzeption und auch einzelne Fälle zu diskutieren .
Das 24-Stunden-ROT ist (...) das Kernstück von ROT (...) . Es zielt darauf ab, den Alltag der
dementiell erkrankten alten Menschen rund um die Uhr so zu gestalten, daß ihre Orientierungsfähigkeit
unterstützt wird. Sehr wichtig ist es, den gesamten Institutions- bzw. Stationsalltag unter dem Gesichtspunkt der
Reorientierung zu gestalten, und zwar sowohl in Bezug auf interpersonell-interaktive Komponenten als auch auf
umgebungsbezogene Komponenten . Das 24-Stunden-ROT soll - wie Stuhlmann ausführt - dem verwirrten alten
Menschen ermöglichen, seine Individualität als Erwachsener, seine Würde und Selbstachtung sowie seine
Unabhängigkeit weitgehend zu erhalten (...) .
Das 24-Stunden-ROT ist ein kontinuierlicher Prozeß, in dem das Personal während aller Interaktionen
verbale Realitätsinformationen gibt. Natürlich anfallende Gespräche bieten die Möglichkeit zur Reorientierung in
allen Modalitäten. Dem Betroffenen werden Informationen bezüglich Zeit, Ort und Personen gegeben, Handlungen und
Vorgänge werden kommentiert und erklärt und auf Fragen wird genau und richtig geantwortet . Durch namentliche
Anrede, sinngemäße Wiederholungen und Aufmerksammachen auf Jahreszeit, Wochentag, Uhrzeit, Wetter usw. wird das
Realitätsbewußtsein des dementen Patienten unterstützt . Auch Vergangenes kann gezielt dazu verwendet werden,
eine Kommunikation in Gang zu bringen und den Bezug zur gegenwärtigen Realität herzustellen . Als wichtig wird
hervorgehoben, dem Betroffenen Erfolgserlebnisse zu vermitteln, indem z.B. Fragen so gestellt werden, daß der Person
eine Antwort möglich ist. Eine Konversation, der er nicht folgen kann, würde ihm sein Unvermögen vor Augen
führen und Angst auslösen . Orientierte Äußerungen und Verhaltensweisen werden positiv verstärkt (z.B. durch
Aufmerksamkeit), gegebenenfalls auch einzelne richtige Teilschritte (Shaping). Verwirrte und
unzusammenhängende Äußerungen oder desorientiertes Verhalten werden vorsichtig korrigiert, wenn es um weniger
wichtige oder sensible Aspekte geht . Bei empfindlicheren Bereichen - so betonen Haag und Bayen - kann eine
direkte Konfrontation mit der Realität große Unsicherheit, Angst oder Trauer auslösen . Hier wird alternativ
empfohlen, den Betroffenen abzulenken oder auf das Gefühl einzugehen, das hinter der Äußerung stehen könnte, und
dies anzuerkennen . Nicht zuletzt soll das Personal die dementiell erkrankten alten Menschen auf verschiedene Arten
anregen (z.B. durch Stimulierung möglichst vieler Sinne) und motivieren und zur Kontaktaufnahme ermutigen .
Die Umgebung wird im Zuge des 24-Stunden-ROT so überschaubar, anregend und angenehm (im Sinne von wohnlich)
gestaltet wie möglich. Entscheidend ist, daß die Räume mit Hinweisen, Zeichen, Schildern oder Farben
gekennzeichnet werden, um den Betroffenen die räumliche Orientierung in ihrer Umgebung zu erleichtern. Zur
Unterstützung der zeitlichen Orientierung dienen Uhren und Kalender. Namensschilder erleichtern die persönliche
Kommunikation. Wichtig ist, daß die Orientierungshilfen deutlich und in hinreichender Größe angebracht werden,
damit eventuelle sensorische Beeinträchtigungen ausgeglichen werden . Zudem müssen die Betroffenen systematisch
auf diese Orientierungshilfen hingewiesen und in ihrem Gebrauch trainiert werden . Orientierend wirkt des weiteren
eine regelmäßige Strukturierung des Alltags durch immer wiederkehrende Zeiten und Routinen . Zusätzlich werden
stimulierende Materialien (wie beispielsweise Zeitschriften, Fotos, Radio, Spiele etc.) zur Verfügung
gestellt, die das Interesse wecken und Anregungen bieten können .
Das dritte Element des ROT - die Gruppensitzungen - sind lediglich zur Intensivierung und Ergänzung der
Milieuumgestaltung für stärker desorientierte Personen vorgesehen . RO
classes, or intensive sessions, are a supplement to 24 hour RO but in some centres these have been used in isolation
. Hierbei treffen sich bis zu täglich kleine Gruppen von drei bis sechs Personen für einen bestimmten
Zeitraum (dreißig bis sechzig Minuten) unter der Leitung von einem oder zwei Mitarbeitern. Die Gruppensitzungen
finden dabei stets zur selben Zeit, am selben Ort und in derselben Zusammensetzung statt. Die Gruppenleiter sollen
sich vor allem durch eine positive Haltung und Flexibilität auszeichnen. Group
leaders do not require particular professional expertise, and qualities such as enthusiasm and a positive, flexible
and creative approach are more important . Dennoch wird ein spezifisches Training als notwendig
erachtet. Auch sollte für noch unerfahrene Gruppenleiter die Möglichkeit zur regelmäßigen Supervision gegeben
sein .
In den Gruppensitzungen werden Orientierungsitems eingeübt und in einer empathisch-unterstützenden
Atmosphäre verstärkt . Die Arbeit in den Gruppen ist dabei in verschiedene Schwierigkeitsgrade aufgeteilt, die sich
nach dem Schweregrad der Beeinträchtigungen der dementiell Erkrankten richten. Das Leistungsniveau der
Gruppenmitglieder sollte so homogen sein, daß niemand über- oder unterfordert wird . Unterschieden werden
Basisgruppen (basic level), Standardgruppen (standard level) und Fortgeschrittenengruppen (advanced
level) . Für alle drei Gruppenarten gelten folgende übergreifende Zielvorstellungen : Durch Verzicht auf
Demonstration der Schwierigkeiten und durch Geben von Hinweisen und Fingerzeigen sollen den Gruppenmitgliedern
Erfolgserlebnisse vermittelt und ihnen damit ein größeres Selbstvertrauen gegeben werden. Interesse und Anteilnahme
an der Umwelt sollen geweckt und der Bezug zur Wirklichkeit gefördert werden. Schließlich wird den Betroffenen in
der Gruppenarbeit ermöglicht, soziale Kontakte aufzunehmen und mit anderen in Beziehung zu treten. Kommunikation
soll unterstützt und sozialer Rückzug verhindert werden.
Basisgruppen setzten sich aus Personen zusammen, bei denen ein deutlicher intellektueller Abbau zu
verzeichnen ist. Der Schwerpunkt liegt hier auf aktuellen Informationen und Materialien zur Orientierung (z.B.
hinsichtlich der Namen der Teilnehmer, des Tages, Monats, Jahres, Wetters). Wesentliches Hilfsmittel insbesondere
für diese Gruppen ist die sogenannte Realitäts-Orientierungs-Tafel: Sie enthält die wichtigsten Informationen
über den Ort und die Zeit und soll den Gruppenmitgliedern Übungsmöglichkeiten mittels abnehmbarer Magnetbuchstaben
bieten. In den Standardgruppen für mäßig desorientierte Personen, die mehr Interesse an ihrer Umwelt zeigen, wird
weniger Aufmerksamkeit auf die Vermittlung grundlegender orientierender Informationen verwendet. Das Aktivitäts- und
Gesprächsspektrum ist hier breiter. The standard group
uses sensory stimulation and past/present discussion to develop interpersonal relationships and learning . In
den fortgeschritten Gruppen schließlich, die sich an Personen mit leichter kognitiver Beeinträchtigung richten,
tritt der Therapeut als Gruppenleiter zurück; er hat hier eine mehr beratende und assistierende Funktion. Es
können verschiedene alltagsnahe Aktivitäten (wie Kochen, Einkaufen, etc.) unternommen werden. Holden
und Woods weisen darauf hin, daß (...) the groups, in fact, became virtually indistiguishable from other forms of
group work . Angestrebte Zielvorstellungen in den fortgeschrittenen Gruppen sind die Erhaltung der
vorhandenen kognitiven Leistungsfähigkeit durch Stimulation sowie eine möglichst große Unabhängigkeit und
Selbstbestimmung.
Die konkrete Gestaltung der Gruppenstunden ist letztlich immer auch von den
Interessen der Teilnehmer und von den Fähigkeiten und dem Ideenreichtum des Leiters abhängig. Betont wird, daß die
Vermittlung orientierender Grundinformationen sich nicht auf ein monotones Frage- und Antwortspiel reduzieren
darf, sondern in eine Reihe interessanter und abwechslungsreicher Tätigkeiten gekleidet werden [sollte] .
Zudem wird empfohlen, einen schulmäßigen Paukstil zu vermeiden und einen für die Teilnehmer erkennbaren
Sinnzusammenhang zwischen den durchgeführten Übungen und ihrem Lebensalltag herzustellen .
2. 3. 6 Kritische Betrachtung
Die Milieutherapie verfolgt das Ziel, schützende und zugleich anregende Umweltbedingungen zu schaffen und
dadurch die durch die Demenz entstehenden Beeinträchtigungen zu kompensieren. Grundlage der Milieutherapie ist
demnach, die im Rahmen einer Demenz im allgemeinen zu erwartenden Symptome zu berücksichtigen und durch
entsprechende Gestaltung der Umwelt auszugleichen. Aus den allgemein erwartbaren Störungen der Wahrnehmung, des
Gedächtnisses, der Orientierung, des Erlebens und Verhaltens usw. werden als notwendig erachtete Merkmale eines dementengerechten
Milieus abgeleitet (wie beispielsweise das Bezugspersonensystem, eine bestimmte Art der Kommunikation, eine
entsprechende akustische und visuelle Gestaltung, die Strukturierung des Tages etc.).
Darüber hinaus berücksichtigt die Milieutherapie aber auch die je individuellen Bedürfnisse des
einzelnen an einer Demenz erkrankten Menschen und seine je subjektive Perspektive. So wird von den Mitarbeitern
Empathie und Sensibilität für die Bedürfnisse des einzelnen erwartet. Grundlegend ist die Bezugnahme auf
Persönlichkeit und Biographie, d.h. auf die jeweiligen Interaktionsstile, auf die Art und Weise, mit Belastungen
umzugehen, auf wichtige lebensgeschichtliche Ereignisse, aber auch auf den Lebensstil und -rhythmus und Gewohnheiten
und Vorlieben. Die Mitarbeiter sollen sich so ein vollständigeres und differenzierteres Bild vom dementiell
erkrankten alten Menschen machen und eine Beziehung zu ihm aufbauen können. Durch die Kenntnis der Biographie soll
ein vermehrtes Verständnis für Verhaltensweisen des einzelnen ermöglicht werden. Die Berücksichtigung von
Persönlichkeit und Biographie des einzelnen ist die entscheidende Grundlage für die gesamte Gestaltung der
Begleitung und Unterstützung und eine von den Betroffenen als sinnvoll erlebte Aktivierung. Damit wird eine
wünschenswerte Kontinuität zum bisherigen Leben des Betroffenen geschaffen.
Grundsätzlich baut
die Milieutherapie demnach auf den mit der Demenz im allgemeinen verbundenen Beeinträchtigungen auf, aus denen
Bedürfnisse der Betroffenen abgeleitet werden. Die konkrete Ausgestaltung bezieht aber immer auch in positiv zu
bewertender Weise Situation, Perspektive und Bedürfnisse des Individuums mit ein.
Neben dem immer wieder betonten Bezug auf die Biographie des dementiell erkrankten alten Menschen ist die
umfassende Berücksichtigung von Umweltfaktoren konstitutives Merkmal der Milieutherapie. Von primärem Interesse ist
dabei der Einfluß der Umwelt auf den von der Demenz Betroffenen. Auffälligkeiten des Erlebens und Verhaltens werden
als maßgeblich durch Unter- und Überforderung durch Umweltgegebenheiten (mit-)verursacht betrachtet. Damit liegt
der Milieutherapie in wünschenswerter Weise ein umfassendes Verständnis von Demenz zugrunde. Die
milieutherapeutische Gestaltung soll dementsprechend Unter- und Überforderung vermeiden und ein Klima schaffen, in
dem möglichst wenig Belastungen ausgelöst werden. Bruder spricht diesbezüglich von einer nicht einfach zu
erreichenden Mischung aus beruhigender Reizabschirmung und freundlicher Stimulation .
Bezüglich
der personellen Umwelt wird dabei nicht nur der engere Lebensbereich in die Betrachtung miteinbezogen, sondern ebenso
institutionelle und gesellschaftliche Voraussetzungen. Diese beeinflussen und durchdringen die interpersonellen
Beziehungen und wirken sich so mittelbar auf die therapeutische Begleitung der dementiell erkrankten alten Menschen
und den Erfolg der Therapie aus. Dementsprechend werden im Rahmen der Milieutherapie Fortbildungen, Teambesprechungen
und Supervision als unbedingt notwendig für die psychische Gesundheit der Mitarbeiter und auch bzw. damit
zusammenhängend für ihre fachliche Kompetenz erachtet. Des weiteren werden Arbeitsbedingungen gefordert, die es den
Mitarbeitern ermöglichen, sich arbeitszufrieden zu erleben. Angesprochen werden diesbezüglich die Mitbestimmung
aller Mitarbeiter, ein ausreichender Personalschlüssel, die ausschließlich freiwillige Arbeit in diesem Bereich,
genügend Freizeitausgleich und Rückzugsmöglichkeiten. Damit geht die Milieutherapie in positiv
zu bewertender Weise über das unmittelbare therapeutische Setting hinaus.
Auch
die Angehörigen der dementiell erkrankten alten Menschen werden in der Milieutherapie berücksichtigt. Zunächst
wird dabei an die Auswirkungen der Erkrankung auf die Angehörigen gedacht; diese sollen bei Bedarf Beratung und
Unterstützung erhalten. Des weiteren soll der Kontakt zwischen Angehörigen und dementiell Erkrankten gefördert
werden, und Angehörige sollen als ehrenamtliche Mitarbeiter bzw. Co-Therapeuten mit in die Milieutherapie einbezogen
werden. Abgesehen davon, daß m.E. sicherlich Sinn und Möglichkeiten für eine solche Beteiligung individuell vor
dem Hintergrund der jeweiligen Beziehungen abzuschätzen sind, wird hierdurch richtungsweisend eine Öffnung der
Institutionen angestrebt.
In die Betrachtung miteinbezogen werden schließlich auch die geistig
rüstigen Mitbewohner dementiell erkrankter alter Menschen in Altenheimen. So wird teilweise eine Segregation von
Menschen mit dementieller Erkrankung in speziellen Wohngruppen als grundlegend für die Entwicklung eines
therapeutischen Milieus erachtet. Dies wird sowohl mit den Bedürfnissen der dementiell Erkrankten als auch der
geistig Gesunden gerechtfertigt. Ein integratives Wohnkonzept wird als zu Einbußen hinsichtlich der Lebensqualität
auf beiden Seiten führend abgelehnt. Die geistig Rüstigen leiden - so wird betont - im Falle einer
Integration unter einer Unterstimulierung und auch dem Zwang zur Auseinandersetzung mit Auffälligkeiten der
dementiell Erkrankten; diese wiederum würden in einer integrativen Station überfordert.
Diese
geforderte Segregation bedarf m.E. einer kritischen Reflexion. Mit Dierbach kann festgestellt werden, daß manches an
diesen Überlegungen berechtigt ist . So kann es für geistig gesunde alte Menschen schwer zu ertragen sein, mit den
möglichen eigenen Behinderungen der Zukunft ständig konfrontiert zu werden. Bruder weist zudem darauf hin, daß es
unrealistisch [ist], von geistig gesunden Pflegebedürftigen eine Solidaritäts- bzw. Anpassungsleistung zu
erwarten, zu der sie in ihrem gesamten früheren Leben in der Regel nicht gezwungen und auch nicht bereit waren .
Vor dem Hintergrund der Ängste nicht-dementer Mitbewohner, auch so zu werden, bzw. der Probleme, sich mit
Unruhe, Desorientiertheit und anderen als problematisch erlebten Verhaltensweisen dementiell Erkrankter
auseinandersetzen zu müssen, kann ein integratives Wohnkonzept in Frage gestellt werden. Aber auch im Hinblick auf
die selbst von der Demenz Betroffenen erscheint ein besonderer therapeutischer Rahmen insofern sinnvoll, als hier die
Gefahr einer Überforderung weniger gegeben ist und eine spezifische Begleitung dieser Menschen ermöglicht werden
kann. Auch scheinen sich - wie Kortus anführt - Menschen mit gleichartigen Krankheitsbildern besser zu verstehen .
Allerdings sind auch Gegenargumente zu berücksichtigen. Gefahren einer Demenzstation liegen beispielsweise
dort - dies zeigen insbesondere Erfahrungen aus der stationären Gerontopsychiatrie -, wo sie zur Abschiebestation
sowohl für als störend und aufwendig in Betreuung und Pflege erlebte Menschen mit dementieller
Erkrankung als auch für unliebsame oder unqualifizierte Mitarbeiter wird. Des weiteren kann die Gefahr einer
Überlastung gutwilliger, aber ungeeigneter Mitarbeiter mit ungezügeltem Helfersyndrom (...) oft auf
solchen Stationen beobachtet [werden] . Zudem kann mit Dierbach gefragt werden: Aber wo ist die Grenze zu
setzen, wann jemand um der anderen willen aus der gewohnten Umgebung zu entfernen ist? Denn nicht alle sind bereits
bei Einzug in ein Pflegeheim hochgradig dement oder bleiben vom Tag der Aufnahme an geistig gesund. Welche
psychologische Rückwirkung würde es auf die geistig Gesunden haben, wenn die Betreuung Dementer hinter verschlossenen
Türen stattfände? Welche Schwellenängste würden hier produziert? .
Vor dem skizzierten
Hintergrund erscheint m.E. ein teilintegratives Konzept sinnvoll, das ausgehend von einer spezifischen Tagesbetreuung
für dementiell erkrankte alte Menschen auch ein gemeinsames Leben aller Bewohner vorsieht. Auch Dierbach erklärt:
Uns scheint eine offene, einsehbare, intensive Tagesbetreuung der Dementen (...) die bessere Alternative. Eine
solche Tagesbetreuung sorgt dafür, daß Verwirrte nicht mehr hilflos herumirren und ihre Mitbewohner über Gebühr
stören. Gleichzeitig kann jeder heute noch geistig Gesunde sehen, wie in seinem Heim Menschen begleitet werden, die
dement geworden sind. Das muß nicht nur Angst vor der Erkrankung machen, sondern kann auch ein Gefühl der
Sicherheit und des Vertrauens schaffen .
Ganzheitlichkeit meint, wie weiter oben ausgeführt, noch mehr als die Berücksichtigung des Kontextes und
der Biographie. Gefordert ist zudem eine ganzheitliche Sichtweise im Sinne einer gleichzeitigen Berücksichtigung von
sowohl Beeinträchtigungen als auch Kompetenzen. Die Milieutherapie bezieht sich z.T. auf den Ansatz von Lawton und
nimmt an, daß die von ihm postulierte abnehmende Umweltkompetenz alter Menschen insbesondere auf Personen mit einer
dementiellen Erkrankung zutrifft. Ausgangspunkt von Milieutherapie ist damit - zumindest teilweise - zunächst einmal
primär eine defizitäre Sichtweise von Menschen mit dementieller Erkrankung. Es wird davon ausgegangen, daß mit
einer Demenz mehr oder minder schwere Beeinträchtigungen verbunden sind, die es erforderlich machen, die Umwelt
entsprechend anzupassen.
Allerdings werden auch mögliche Kompetenzen der Betroffenen angesprochen.
Hervorgehoben wird u.a. die (lange) erhaltene emotionale Ansprechbarkeit von Menschen mit dementieller Erkrankung,
dann die oft noch lange vorhandenen Handlungsroutinen wie beispielsweise Aktivitäten des alltäglichen Lebens oder
je individuelle tief verankerte Gewohnheiten und Vorlieben wie z.B. Hobbys. Diese fortbestehenden Kompetenzen werden
als Anknüpfungspunkte für Aktivierungsangebote im Rahmen der Tagesstrukturierung verstanden. Kompetenzen sollen
gefördert und (re)aktivert werden, um dementiell Erkrankten auf diese Weise zu Gefühlen der Bestätigung, der
Anerkennung und des Selbstwerts zu verhelfen. Betont wird die Bedeutung von vom einzelnen wirklich sinnvoll erlebten
Tätigkeiten. Milieutherapie liefert damit einen Ansatz, den - wie Bruder formuliert - Circulus vitiosus der
Demenz aus Hirnleistungseinschränkung, geschwächtem Planungs- und Entscheidungsvermögen, Inaktivität und Mangel
an Selbsterfahrung zu durch-brechen.
Selbstbestimmung und Partizipation der Adressaten - als entscheidendes Prinzip sozialer Altenarbeit -
müssen auch in der therapeutischen Begleitung dementiell erkrankter Menschen Leitlinie des Handelns sein. Im Rahmen
von Milieutherapie wird dieser Forderung insofern gerecht zu werden versucht, als Partnerschaftlichkeit in der
Beziehung zwischen Mitarbeiter und dem dementiell erkrankten alten Menschen und Respekt ihm gegenüber als
grundlegende Haltung formuliert werden. Ziel von Milieutherapie ist darüber hinaus, in einer als möglichst sicher
zu gestaltenden Umwelt dem Betroffenen ein möglichst hohes Maß an Autonomie, d.h. selbständiger Lebensführung zu
ermöglichen. Damit wird Raum gegeben für selbstbestimmtes Handeln dementiell erkrankter alter Menschen. So soll
beispielsweise durch entsprechende architektonische Gestaltung Spielraum gegeben werden für Bewegung, die nach
Wächtler et al. für viele dementiell Erkrankte eine der wenigen Tätigkeiten darstellt, die selbständig und aus
eigenem Antrieb ausgeführt werden können. Des weiteren sollen Anregungen zur selbstbestimmten Eigenbeschäftigung
gegeben werden. Hinsichtlich angeleiteter Aktivitäten wird die freiwillige Teilnahme der dementiell erkrankten alten
Menschen betont; Zwangs- und Pflichtprogramme werden abgelehnt. Diese grundsätzlich als positiv zu bewertenden
Ansprüche und Zielvorstellungen der Milieutherapie bedürfen m.E. einer genaueren Betrachtung.
Im
Rahmen von Milieutherapie wird versucht, die Selbst- und Mitbestimmung der Betroffenen - d.h. ihren Willen - zu
respektieren und in der therapeutischen Arbeit zu berücksichtigen. Was aber heißt, den Willen eines Menschen zu
respektieren, der in seiner Willens- und Entscheidungsfähigkeit beeinträchtigt ist? Darauf wird in der betrachteten
Literatur zur Milieutherapie nicht näher eingegangen. Wie Bruder ausführt, taucht hier das Problem des
angemessenen Umgangs mit Widerständen des alten Menschen gegen Aktivierungsbemühungen bzw. das Problem der Willens-
und Entscheidungsfähigkeit bei seniler Demenz auf. Der natürliche Wille eines dementiell erkrankten
alten Menschen mit starken geistigen Einbußen und mangelndem Antrieb stellt sich oft als bloße Ablehnung
therapeutischer Angebote dar. Die Kraft, eigene innere Widerstände gegen an sich als notwendig erkannte Tätigkeiten
zu überwinden, kann beeinträchtigt sein. Auch kann hier eine Rolle spielen, daß der Betreffende nicht mehr in der
Lage ist, Situationen im voraus einzuschätzen, d.h. zu ermessen, was auf ihn zukommen mag, und daraufhin Angebote
abzulehnen oder ihnen zuzustimmen. Bloße Aufforderungen oder Fragen können vor diesem Hintergrund als unzureichend
betrachtet werden. Oft verbirgt sich hinter einer scheinbaren Haltung von Respekt nämlich nur Bequemlichkeit .
Hier kann die Frage weiterhelfen, was der jeweilige Betroffene früher - mit noch erhaltener Willenskraft und der
Fähigkeit vernünftig abzuwägen - von sich selbst erwartet hätte. Als entscheidend kann zudem gelten, den
dementiell erkrankten alten Menschen zu den entsprechenden Tätigkeiten, die er (zunächst) abwehrt, weiter zu
motivieren versuchen. Läßt sich der Betreffende zu einer Teilnahme überzeugen, kann dann in der jeweiligen
konkreten Situation seine Reaktion beobachtet und sein Wohlbefinden eingeschätzt werden. Eine solche Motivierung
kann dabei aufgrund der kognitiven Einbußen immer wieder von neuem erforderlich sein. Bruder weist jedoch darauf
hin, daß - insbesondere bei Gruppenaktivitäten - aus Fremdantrieb auch Eigenantrieb werden kann. Anstöße von
außen, die zunächst abwehrend oder nur widerwillig befolgt werden, können nach einiger Zeit verinnerlicht werden
und zum eigenen Antrieb werden, bis sie schließlich aus sich selbst heraus auch bei antriebsgeschwächten
Demenzkranken noch eine zeitlang fortleben .
Festzuhalten bleibt m.E., daß die therapeutische
Aktivierung dementiell Erkrankter sich immer auf einer Gratwanderung zwischen Selbst- und Fremdbestimmung befindet.
Letzten Endes muß sie trotz der bestehenden Schwierigkeiten aufgrund der kognitiven Einbußen wirklich ein Angebot
bleiben, dem Betroffene sich auch entziehen dürfen. Die Notwendigkeit der Reflexion einer motivierenden bzw. nachdrücklichen
Aktivierung ist dabei zu betonen. Angesichts der großen Vulnerabilität von Menschen mit dementieller Erkrankung
gilt es Entscheidungen immer wieder im Hinblick auf die Selbstbestimmung kritisch zu überprüfen.
Als ebenso schwierig stellt sich die Gratwanderung milieutherapeutischen Vorgehens zwischen Sicherheit und
Autonomie dar. Zielvorstellung der Milieutherapie ist, in einem Sicherheit gebenden Rahmen dementiell erkrankten
alten Menschen ein möglichst selbständiges, unabhängiges und damit auch selbstbestimmtes Leben zu ermöglichen.
Wie Wahl (in einem allgemeineren Zusammenhang) formuliert, ist die überzeugende Herstellung einer guten Mischung
von Sicherheit und Autonomie im Sinne eines Soviel Sicherheit wie nötig, soviel Autonomie wie möglich (...)
kein leichtes Unterfangen und vor allem eine Aufgabe, die immer wieder neu hergestellt und bearbeitet werden muß
. Gerade bei Menschen mit dementieller Erkrankung besteht die Gefahr einer Überbetonung des Sicherheitsdenkens.
Milieutherapeutisches Vorgehen muß sich dessen bewußt sein, und darauf bedacht sein, das Bemühen um die (oft
körperliche) Sicherheit nicht in eine die Selbständigkeit und Selbstbestimmung einschränkende Überwachung
umschlagen zu lassen. Das heißt auch, Risiken zu akzeptieren und einzugehen. Bruder führt hierzu aus: Überall
dort, wo einem dement eingeschränktem alten Menschen noch gewisse eigene Erlebens- und Aktivitätsspielräume
bewahrt werden (etwa selbständige Spaziergänge außerhalb des Hauses), ist klar zu sehen, daß dies mit einem
gewissen Risiko verbunden ist, welches sicher über dem durchschnittlichen Lebensrisiko geistig uneingeschränkter
Menschen liegt. Die beruhigende Sicherheit kustodialer Versorgung läßt sich nicht zugleich mit dem schönen Gefühl
des Gewährenlassens genießen .
Hervorzuheben ist schließlich, daß Milieutherapie in wünschenswerter Weise eine Verbesserung des ganzen
Milieus, und damit der gesamten Lebenssituation dementiell erkrankter alter Menschen in Institutionen anstrebt.
Objektive Bedingungen sollen positiv verändert werden: so sollen beispielsweise der Alltag in der Institution normalisiert,
soziale Interaktionen zwischen den Bewohnern untereinander, zwischen den dementiell erkrankten Menschen und dem
Personal bzw. auch den Angehörigen gefördert und die Umwelt kompensierend gestaltet werden. Durch eine solche
Optimierung der Lebensbedingungen sollen sich die Betroffenen möglichst wohl, zufrieden und sicher fühlen und als
kompetent erleben können. Damit orientiert sich Milieutherapie in wünschenswerter Weise an der umfassenden
Zielvorstellung der Lebensqualität.
In der Praxis scheinen sich milieutherapeutische Interventionen zu bewähren. So liegen beispielsweise
Erfahrungen aus einer psychiatrischen Klinik vor, nach denen ein therapeutisches Vorgehen, das zumindest Teile der
hier beschriebenen Milieutherapie beinhaltet (konstante Bezugspersonen und eine Tagesstrukturierung), verschiedene
positive Resultate zeigt . So wird eine Entängstigung dementiell erkrankter Menschen beschrieben, durch die eine
Reduktion von Psychopharmaka von bis zu 80 % erreicht werden kann. Durch diese beiden Erfolge verbessern sich zudem
in der Regel auch die kognitiven Fähigkeiten der Betroffenen. Zudem wird eine gesteigerte Motivation zum Leben
beobachtet, die vor allem auf eine vermehrt erfahrene Bestätigung, Anerkennung und subjektiv erlebte eigene
Kompetenz zurückgeführt wird. Des weiteren wird betont, daß Beobachtungen den Schluß zulassen, das Fortschreiten
der Erkrankung könne verlangsamt werden. Nicht zuletzt wird auch die verstärkte Motivation des Personals
hervorgehoben.
Eine empirische Evaluation umfassenden milieutherapeutischen Vorgehens, wie es im
Rahmen dieser Arbeit dargestellt wurde, liegt bislang aber nicht vor. This
may be in part because of the difficulties inherent in examining such complex, interrelated issues . Hingegen
beziehen sich einige empirische Überprüfungen auf spezielle Züge und Elemente milieutherapeutischer
Veränderungen: so auf die Stimulierung dementiell erkrankter alter Menschen (durch z.B. Kinder, Haustiere, Musik),
auf einzelne dinglich-räumliche Veränderungen und auf Modifikationen in der sozialen Umgebung. Diese Studien
belegen verschiedene positive Auswirkungen. Im folgenden sollen einige Ergebnisse vorgestellt werden.
Studien
bezüglich einer Stimulation durch die Umwelt demonstrieren positive Reaktionen dementiell erkrankter alter Menschen
auf Musik - wie beispielsweise eine Steigerung der Stimmung, des Wohlbefindens und der Interaktion . Diese Ergebnisse
konnten dabei - wenn auch bei Untersuchungen mit nur geringer Teilnehmerzahl - auch bei schweren Formen von Demenz
beobachtet werden. Neben der Wirkung von Musik wurde ebenso verschiedentlich die stimulative Bedeutung von Haustieren
auf dementiell Erkrankte evaluiert. Diesbezüglich stellten beispielsweise Elliot und Milne in ihrer Studie von 1991
und Haughie et al. in ihrer Untersuchung von 1992 fest, daß die Anwesenheit eines Hundes in einer psychiatrischen
Einrichtung u.a. eine Zunahme von Interaktion mit sich bringt.
Untersuchungen zur Gestaltung der
dinglich-räumlichen Umgebung beschäftigen sich bislang zum einen oft mit interaktionsfördernden Merkmalen in
Institutionen . Most attention over the years in empirical
studies has been given to arranging the environment in such way as to encourage social interaction: arranging
furniture to make communication easier, in small groups around coffee tables rather than around the walls of a large
dayroom . So führen normalisierte soziale Situationen während der Mahlzeiten, wie z.B. die Studie
von Davies und Snaith belegt, zu vermehrter Kommunikation und zur gegenseitigen Hilfe unter den Bewohnern.
Ein
weiterer Schwerpunkt liegt auf Untersuchungen zur Schaffung von Sicherheit für dementiell erkrankte alte Menschen in
Institutionen, womit vor allem die Verhinderung eines unbeaufsichtigten Verlassens der Einrichtung gemeint ist .
Mayer und Darby beispielsweise ließen einen mannshohen Spiegel am Ausgang einer Station postieren, und Hussian und
Brown brachten am Ausgang auf dem Boden ein Streifenmuster an, daß dementiell Erkrankten als nicht zum Betreten
einladender Gitterrost erscheinen sollte. Infolge beider Interventionen reduzierte sich die Frequenz des Weglaufens.
Anhand dieser Studien wird einerseits die Einfachheit solcher Lösungen deutlich, andererseits aber auch vor
allem die Gefahr der Instrumentalisierung von Umgebungsfaktoren, wenn auch Holden und Woods betonen, daß
Diskussionen bezüglich der ethischen Vertretbarkeit solcher und ähnlicher Interventionen must include the right
to be in a safe environment .
Studien zu Modifikationen in der sozialen Umgebung dementiell
erkrankter alter Menschen, d.h. bezüglich der Mitarbeiter von Institutionen, deuten zunächst einmal darauf hin,
daß Veränderungen von Einstellungen des Personals schwierig herbeizuführen sein können . It
can be difficult for staff to accept patients given more control and choices and being allowed to be more
independent. So often old pattern of care reemerges. (...) Staff attitudes can be extremely resistant to change, and
sources of reinforcement may be complex and subtle . Dies wird auch durch praktische Erfahrungen von
Wächtler et al. bestätigt . Sie beschreiben bezüglich ihrer Bemühungen um die Umsetzung eines
milieutherapeutischen Konzepts in einer gerontopsychiatrischen Station einer Klinik eine starke Abwehrhaltung und
massive Widerstände des Pflegepersonals hinsichtlich einer solchen Neuerung. Um so wichtiger erscheinen vor diesem
Hintergrund die sorgfältige Aus- und Fortbildung und langfristige, dauerhafte Begleitung und Supervision der
Mitarbeiter.
Verschiedene Studien liegen zu Veränderungen hinsichtlich des Umgangs mit dementiell
Erkrankten vor . Zwei Untersuchungen aus Großbritannien z.B. beschäftigten sich mit der Evaluation der sogenannten
Domus-Philosophie. Hierbei wird die Betonung auf die Bewahrung der Unabhängigkeit der Betroffenen und auf die
Förderung und den Erhalt ihrer Kompetenzen gelegt. Die dementiell Erkrankten sollen eine aktive Rolle in der
Einrichtung spielen. Dabei wird davon ausgegangen, daß die Institution das Zuhause der Betroffenen darstellt. Das
Wohlbefinden der Mitarbeiter wird des weiteren als ebenso wichtig wie das der dementiell erkrankten alten Menschen
betrachtet. Die emotionalen und psychischen Bedürfnisse der Bewohner werden zudem als wichtiger eingeschätzt als
physische Aspekte der Betreuung. In der Untersuchung von Lindesay et al. im Jahr 1991 zeigten sich im Vergleich zu
zwei typischen psychogeriatrischen Langzeiteinrichtungen mit vergleichbaren Bewohnern hinsichtlich kognitiver
Einbußen, Alter und Dauer ihrer Institutionalisierung bei den Bewohnern der domus units geringere
Beeinträchtigungen in der Selbstversorgung und in kommunikativen Fähigkeiten und eine verbesserte Orientierung.
Auch ließen sich eine gesteigerte Aktivität und eine vermehrte Interaktion zwischen den dementiell Erkrankten und
dem Personal beobachten. Die Mitarbeiter zeigten nicht zuletzt eine höhere Arbeitszufriedenheit. Eine andere
Untersuchung von Dean et al. aus dem Jahr 1993 stützt diese positiven Ergebnisse. Menschen mit dementieller
Erkrankung, die zunächst in einer üblichen Langzeiteinrichtung lebten und dann in eine solche domus unit
einzogen, wiesen ebensolche Verbesserungen auf. Zusätzlich wurden positive Entwicklungen in kognitiven Fähigkeiten
und eine qualitative Veränderung hinsichtlich der Interaktionen zwischen Personal und Bewohnern festgestellt. Auch
einzelne sehr drastische Erfolge wurden berichtet: Some dramatic changes were observed; one patient spoke for the
first time in 5 years within a week of moving to the domus .
Ein Beispiel für positive
Wirkungen von Veränderungen sowohl in der sozialen als auch in der dinglichen Umwelt stellt die schwedische Studie
von Brane et al. dar . Das Personal einer Klinik wurde in bezug auf die Implementierung einer individualisierten
Betreuung trainiert und unterstützt. Die dementiell Erkrankten sollten ermutigt werden, vermehrt Entscheidungen zu
treffen und an Aktivitäten teilzuhaben, und es wurde ihnen mehr Zeit dafür zugestanden - so that they could go
at their own pace . Modifikationen der räumlichen Umwelt bezogen sich auf eine stärker häusliche und auch
persönliche Gestaltung. Im Vergleich zu einer anderen Klinik brachte eine dreimonatige Interventionsperiode folgende
Ergebnisse: Die den beschriebenen Veränderungen ausgesetzten Menschen mit dementieller Erkrankung waren weniger
verwirrt, ängstlich und unruhig. Die Stimmung war verbessert, und auch in motorischen Fähigkeiten ließen sich
positive Veränderungen erkennen. Einer wiederholten Erhebung nach einem halben Jahr zufolge blieben diese
Auswirkungen erhalten.
Damit - so läßt sich festhalten - deuten bislang vorliegende evaluative
Studien auf durchaus positiv zu bewertende Wirkungen mehr oder minder umfangreicher Modifikationen in der
Umwelt.
Abschließend soll allerdings nicht unerwähnt bleiben - wie Gutzmann beschreibt -, welche
Probleme es bereiten kann, an verschiedenen Fronten gleichzeitig Veränderungen durchzuführen , wie eine
von Wimo et al. durchgeführte Untersuchung an zwei Gruppen dementiell erkrankter alter Menschen auf zwei
gerontopsychiatrischen Stationen demonstriert. Auf einer Abteilung wurde neben einer gewandelten Pflegephilosophie
ein Selbständigkeitstraining durchgeführt und auch die dingliche Umgebung verändert. Nach zehn Monaten wurde die
Experimentalgruppe mit der Gruppe der unverändert gebliebenen Station verglichen. In keinem der erhobenen Parameter
fand sich eine Verbesserung der Experimental- gegenüber der Kontrollgruppe. Vielmehr zeigte sich sogar eine Abnahme
der Orientierungsfähigkeit der Interventionsgruppe und eine Zunahme ihrer Unruhe. Die Befunde erinnern nachhaltig
daran, daß man sich stets der extrem geringen therapeutischen Breite jeglicher Interventionen bei Dementen
bewußt sein muß . Empfehlenswert können demnach nicht gravierende Milieuveränderungen von heute auf morgen
sein. Vielmehr ist der Zeitrahmen sehr großzügig zu wählen, um die verringerte Umweltkompetenz dementiell
erkrankter alter Menschen nicht zu überfordern.
Im Realitätsorientierungstraining (ROT), auf das im folgenden nur vergleichsweise kurz eingegangen werden
soll, werden vor allem Aktivierung und Stimulierung und eine positive Erwartungshaltung betont. Es wird gleichzeitig
von (kognitiven) Defiziten und diesbezüglichen Kompetenzen und Potentialen ausgegangen, die es zu fördern bzw.
auszuschöpfen gilt. Dies ist sicherlich auch vor dem Hintergrund der historischen Entwicklung des ROT zu verstehen.
Folsom hatte ursprünglich insbesondere alte Menschen mit einer (reversiblen) psychosozial, durch
Institutionaliserung bedingten Verwirrtheit im Blick; später dann wurden als Zielgruppe dieses Ansatzes
Personen mit Orientierungs- und Gedächtnisproblemen gleich welcher Genese formuliert. Damit erscheint das ROT
ebenfalls für dementiell Erkrankte sinnvoll. In wünschenswerter Weise werden so auch die Entwicklungsmöglichkeiten
dieses Personenkreises hervorgehoben. Es gilt jedoch dabei immer die für viele dementielle Erkrankungen bestehende
Irreversibilität bzw. sogar ihr progressives Fortschreiten und hierdurch gegebene Grenzen zu beachten, um diese
Menschen nicht zu überfordern. Die Erwartungen an die zu erreichenden Veränderungen sind deshalb nicht zu hoch
anzusetzen. Dies wird m.E. im Rahmen des ROT - zumindest theoretisch - auch berücksichtigt. So erklärt Stuhlmann:
Es ist bereits als Erfolg zu werten, wenn keine Verschlechterung auftritt bzw. das Fortschreiten der Erkrankung
verzögert werden kann. Generell geht es also um Veränderungen, die positiver ausfallen als unter Verzicht auf ROT
. Dabei wird die Bezugnahme auf die je individuellen Fähigkeiten und Einbußen des einzelnen unterstrichen, indem
beispielsweise Fragen so gestellt werden, daß der jeweiligen Person eine Antwort möglich ist. Das Ausmaß der
erforderlichen Hilfen hängt vom jeweiligen Patienten ab . Defizite sollen mit Rücksicht auf Selbstwert und
Würde des dementiell Erkrankten nicht vorgeführt werden. Damit, so wird hier deutlich, bezieht sich das ROT nicht
nur auf den kognitiven Status des Betroffenen, sondern auf den dementiell erkrankten Menschen.
Als durchaus positiv zu bewerten ist des weiteren die ganzheitliche Perspektive durch Einbeziehen des
Milieus und die Berücksichtigung von Persönlichkeit und Biographie des einzelnen. Die Kenntnis von z.B. wichtigen
biographischen Ereignissen, Vorlieben und Abneigungen wird betont. Vergangenheit und Erinnerungen des einzelnen
dienen als Anknüpfungspunkt für den Bezug zur gegenwärtigen Realität. Konstitutiv für das ROT ist, daß dem
sozialen Umfeld und der räumlich-dinglichen Umgebung eine große Bedeutung zukommen. Dabei wird als grundlegende
Voraussetzung die Notwendigkeit von Supervision und Fortbildung der Mitarbeiter hervorgehoben. Allerdings werden
weitergehende Arbeitsbedingungen nicht genannt, und auch die Angehörigen bleiben in der betrachteten Literatur
unerwähnt.
Dem wesentlichen Prinzip der Selbstbestimmung der Adressaten wird das ROT insofern gerecht, als durch eine
entsprechende kompensatorisch und reorientierend ausgerichtete Umwelt dem dementiell erkrankten alten Menschen ein
möglichst hohes Maß an Autonomie ermöglicht werden soll. Diese so geförderte Unabhängigkeit soll den Rahmen für
selbstbestimmtes Handeln der Betroffenen bieten. Selbstbestimmung wird indes nicht weiter thematisiert. Unklar ist
auch, inwiefern die Teilnahme an den formellen Gruppenstunden freiwillig ist. Während Stuhlmann in seiner
Darstellung des ROT als grundlegend ausführt: Zwei weitere bedeutsame Aspekte (...) liegen darin, den alten
Menschen Wahlmöglichkeiten zu bieten und soviel Selbständigkeit wie möglich zuzulassen. Unter Umständen müssen
sie dazu ermutigt werden, ihre Wahl zu treffen, besonders wenn eine gewisse Apathie besteht. Bei der Unabhängigkeit
gilt dasselbe wie bei der Wahlfreiheit. Selbständigkeit - soweit möglich - auch in kleinen Bereichen ist wichtig
für den Selbstwert und stärkt das Selbstvertrauen . Schütte hingegen bezweifelt diese Wahlfreiheit und geht
davon aus, daß der wesentliche Grundsatz therapeutischer Arbeit, nämlich die freiwillige Teilnahme der Klienten
im ROT nicht berücksichtigt wird.
Hier deuten sich Schwierigkeiten einer Betrachtung des Realitätsorientierungstrainings an: viele
problematische und in der Literatur häufig kritisierte Aspekte des ROT ergeben sich m.E. vor allem aus einer nur
beschränkten Umsetzung dieses eigentlich umfassenden milieutherapeutischen Konzeptes und aus einer inadäquaten
Anwendung. Dies spielt sicherlich eine wesentliche Rolle dabei, daß das ROT einen sehr umstrittenen Ansatz in der
Arbeit mit dementiell erkrankten alten Menschen darstellt.
So ist für das eigentliche oder
ursprüngliche ROT die Einbeziehung des Kontextes konstitutiv. Der Lebensbereich der dementiell erkrankten alten
Menschen soll ihren Orientierungs- und Gedächtniseinbußen entsprechend gestaltet werden. Eine nicht selten
vorkommende Implementierung lediglich des formellen ROT, d.h. der Gruppensitzungen, bringt dementsprechend
problematische Verkürzungen im Hinblick auf die eigentlich angestrebte Zielsetzung einer Optimierung der
Lebensbedingungen mit sich.
Darüber hinaus kann ROT in der Praxis - in der Regel unbeabsichtigt -
unflexibel, gedankenlos und mechanisch angewendet werden . Ursachen hierfür können in Mißverständnissen,
Einstellungen der anwendenden Personen oder auch ihrer ungenügenden bzw. unqualifizierten Aus- oder Fortbildung
liegen. In der Literatur wird beispielsweise beschrieben, wie die Realitätsorientierungstafel und reines, schulmäßiges
Wiederholen orientierender Informationen die Gruppenstunden in negativer Weise dominieren kann, so daß keine echte
Interaktion und Kommunikation zustande kommt und Bedürfnisse und Interessen der Teilnehmer unbeachtet bleiben. Auch
der Respekt gegenüber den dementiell erkrankten alten Menschen kann aus den Augen verloren werden, wenn es zu
erniedrigenden oder entwürdigenden Aufgabenstellungen und Verhaltensweisen der Therapeuten kommt. Ebenso kann
die subjektive Perspektive der Betroffenen unberücksichtigt bleiben, wenn das ROT nicht einfühlsam angewendet wird.
Ein prinzipielles Insistieren auf der gegenwärtigen Realität ruft so möglicherweise ernste emotionale Reaktionen
bei dementiell Erkrankten hervor, vor allem wenn es sich um sensible Bereiche handelt. Zu diesbezüglichen
Mißverständnissen über die Umsetzung von ROT tragen - zumindest hier in Deutschland - auch für
Demonstrationszwecke erstellte Videos bei, die - so Marr - wenig einfühlsame, konfrontative und fast brutal
wirkende Verhaltensweisen von Therapeutinnen zeigen. So wird beispielsweise ein dementiell erkrankter
alter Mann mit seinem Spiegelbild konfrontiert und bezüglich seines derzeitigen Alters reorientiert. Trotzdem
der Mann sich nicht erkennt und auch nicht glauben kann, daß er mittlerweile so alt geworden ist, beharrt die Therapeutin
darauf, bis der Betreffende schließlich zu weinen beginnt.
Wenn in der konkreten Umsetzung
versäumt wird, dementiell erkrankte Personen als Menschen in ihrer Ganzheit auch mit emotionalen Bedürfnissen zu
sehen und eine warme, einfühlsame und respektvolle Grundhaltung zu verwirklichen, treten solche Mißanwendungen von
ROT auf.
Falsch verstandenes und praktiziertes ROT kann so auch zu negativen Auswirkungen auf das
Wohlbefinden führen und damit die im Rahmen des Konzepts in positiver Weise formulierte Zielsetzung einer durch die
Verbesserung der Umwelt angestrebte Förderung der subjektiven Lebensqualität konterkarieren. So berichten
beispielsweise sowohl Mac Donald und Settin als auch Baines et al. von einer geringeren Lebenszufriedenheit der
Teilnehmer von ROT-Gruppen im Vergleich zu Teilnehmern anderer Gruppenangebote wie z.B. Reminiszenz-gruppen. Diese
Ergebnisse müssen nicht unbedingt auf den zweifelhaften Wert des ROT an sich hinweisen, sondern können damit in
Zusammenhang stehen, daß den dementiell erkrankten Gruppenteilnehmern ihre Defizite vor Augen geführt wurden, ohne
diesbezügliche Auswirkungen auf ihre psychische Situation zu bedenken, oder daß sie über- oder aber auch
unterfordert wurden.
Auch die Aussagekraft empirischer Evaluationsstudien wird durch die z.T. sehr unterschied-liche konkrete
Umsetzung des ROT beeinträchtigt. Hinzu kommt, daß kaum Daten zum ursprünglichen Kern, dem 24-Stunden-ROT
vorliegen, und viele Daten sich lediglich auf kognitive Variablen beschränken. Weitere Probleme ergeben sich durch
eine erhebliche inhaltliche und methodische Heterogenität der vorliegenden Untersuchungen . Eine zusammenfassende
Betrachtung läßt bislang lediglich folgendes erkennen : Als verhältnismäßig gesichert kann die Effektivität des
ROT auf eine verbesserte verbale Orientierung gelten, d.h. auf die Fähigkeit dementiell Erkrankter,
realitätsgerechte Auskünfte über Person, Zeit und Ort zu geben. Hinsichtlich weiterer kognitiver Veränderungen
existieren uneinheitliche Aussagen. Auch in bezug auf generelle Verhaltensänderungen liegen differierende Hinweise
vor. Ebenso ist noch ungeklärt, welche Personenkreise, d.h. mit welchen Ausmaßen von Beeinträchtigungen, vom ROT
profitieren. Interessant erscheinen Studien, die darauf hindeuten, daß vor allem das 24-Stunden-ROT sich positiv auf
generelle Veränderungen hinsichtlich Kommunikation, Verhalten und kognitive Parameter auswirkt. Wird das
24-Stunden-ROT vermehrt auf die konkrete Lebenssituation in der Institution zugeschnitten, zeigen sich zudem
Verbesserungen der Orientierung in der Einrichtung bzw. auf der Station. Damit liegen Hinweise vor, die für eine
alltägliche Relevanz des ROT auf das Leben der Betroffenen sprechen.
2. 4 Resümee
Die Darstellung von Validation und Milieutherapie einschließlich des Realitätsorientierungstrainings zeigt,
- trotz übereinstimmender grundlegender Haltungen des Respekts und der Empathie - sehr verschiedenartige
nichtmedikamentöse therapeutische Ansätze in der Arbeit mit dementiell erkrankten alten Menschen.
Anhand der bislang vorliegenden Evaluationsstudien läßt sich die Qualität dieser therapeutischen
Verfahren und eine Überlegenheit der einen oder anderen Therapieform nicht abschätzen. Dies hängt damit zusammen,
daß solche Untersuchungen bis heute nur spärlich vorliegen (dies gilt insbesondere für die Validation), und sie
aufgrund ihrer Heterogenität kaum generelle Aussagen zulassen. Bedeutsam ist ferner, daß evaluative Studien zwar
positive Resultate hinsichtlich verschiedener Kompetenzbereiche demonstrieren (so werden z.B. Verbesserungen
kognitiver oder kommunikativer Fähigkeiten oder eine vermehrte Orientierung gemessen), m.E. aber berücksichtigen
sie zu selten die subjektive Perspektive der Betroffenen selbst. Das Wohlbefinden und die subjektiv erlebte
Lebensqualität der dementiell erkrankten alten Menschen werden nur unzureichend zum Maßstab der Bewertung
therapeutischer Ansätze gemacht.
Die theoretische, kritische Betrachtung dieser Ansätze vor dem Hintergrund eines umfassenden
Verständnisses von Demenz und formulierter Prinzipien sozialer Altenarbeit zeigt, daß die Validation vornehmlich
insofern als problematisch zu betrachten ist, als sie Milieufaktoren ausblendet und den eigenen Anspruch eines
individuellen Zugangs, der sich an den Perspektiven der Betroffenen orientiert, durch ein eindimensionales
Verständnis von Desorientierung und durch Kategorisierungen und Interpretationen konterkariert. Positiv zu
bewerten ist die für die Validation konstitutive Grundhaltung, nach der dem alten Menschen mit seinen Gefühlen mit
Akzeptanz, Respekt und Empathie begegnet werden soll. Allerdings wird dies ansatzweise ebenso im Rahmen der
Milieutherapie und sogar des Realitätsorientierungstrainings explizit formuliert. Letzteres zeichnet sich
insbesondere durch eine positive Erwartungshaltung gegenüber den Kompetenzen und Potentialen dementiell erkrankter
alter Menschen aus. Problematische Aspekte ergeben sich hier vorwiegend aus einer verkürzten und inadäquaten
praktischen Umsetzung dieses therapeutischen Ansatzes.
Die kritische Betrachtung läßt vor allem die Milieutherapie in ihrer allgemeinen Form als geeignetes
therapeutisches Verfahren erscheinen. Milieutherapie zeichnet sich in wünschenswerter Weise dadurch aus, daß
·
sie von einem umfassenden Verständnis von Demenz ausgeht,
· die Individualität des einzelnen Menschen,
seine Bedürfnisse und seine Perspektive zu berücksichtigen sucht,
· sowohl die Biographie der
Betroffenen, als auch ihr Umfeld miteinbezieht (hierbei geht sie über das direkte therapeutische Setting
hinaus),
· kompetenzorientiert ist,
· dementiell erkrankten alten Menschen Unabhängigkeit
und Selbstbestimmung zugesteht
· und eine qualitative Verbesserung der gesamten Lebenssituation der
Betroffenen anstrebt.
Der hier vor allem zu problematisierende Aspekt - die Segregation dementiell erkrankter alter Menschen - ist m.E.
nicht konstitutiv für die Milieutherapie. Möglich ist anstelle dessen auch - wie beschrieben - ein teilintegratives
Konzept. Damit bietet die Milieutherapie einen positiv zu bewertenden Ansatz für die Begleitung und Unterstützung
von Menschen mit dementieller Erkrankung.
Milieutherapie in der dargestellten Form ist m.E. nicht als alleiniges Nonplusultra in der Arbeit mit dementiell
erkrankten alten Menschen zu verstehen. Milieutherapie kann sehr wohl noch von anderen therapeutischen Verfahren
profitieren. Sie stellt eine durchaus positiv zu bewertende Basis dar, die durch Elemente anderer Ansätze erweitert
und bereichert werden kann. Ein milieutherapeutisches Gesamtkonzept kann so spezifiziert werden durch Komponenten des
Realitätsorientierungstrainings, und auch Aspekte der Validation können in die Milieutherapie eingebettet werden.
ROT und Validation erscheinen teilweise, was die interpersonelle Beziehungsebene anbelangt, konkreter und können so
eine sinnvolle Ergänzung darstellen. Hierbei gilt es aber, die beschriebenen problematischen Aspekte dieser Ansätze
zu beachten. Angebracht können hier sicherlich auch andere, im Rahmen dieser Arbeit unberücksichtigt gebliebene,
therapeutische Ansätze sein. Zu denken ist diesbezüglich beispielsweise an allgemeine psychotherapeutische
Verfahren. Die Entscheidung, in welche Richtung die Milieutherapie auf diese Weise erweitert werden sollte, kann
dabei nur im Hinblick einer Orientierung an der jeweiligen Person, deren Perspektive, Bedürfnissen, Kompetenzen und
Potentialen, getroffen werden. Wichtig erscheint dabei, vermehrt auch eine prozessuale Perspektive einzunehmen, d.h.
Veränderungen im Verlauf der Erkrankung mitzuberücksichtigen. So mögen verschiedene Vorgehensweisen, wie
beispielsweise eine realitätsorientierende oder eine validierende, auch in unterschiedlichen Phasen der Demenz
indiziert sein.
Bezüglich aller dargestellten Ansätze ist abschließend anzumerken, daß die Selbstbestimmung als wesentliches
Grundprinzip sozialer Altenarbeit im Hinblick auf Menschen mit dementieller Erkrankung zu wenig differenziert
angesprochen und diskutiert wird. Eine Reflexion erscheint aber gerade bei diesem Personenkreis vor dem Hintergrund
eingeschränkter Willens- und Entscheidungsfähigkeit notwendig. Gefahren der Verobjektivierung, Fremdbestimmung und
Einschränkung Betroffener gilt es wahrzunehmen und entgegenzutreten. Dies gilt nicht nur hinsichtlich
therapeutischer Interventionen; auch in bezug auf evaluative Studien ist eine solche Thematisierung
vorzunehmen.
|